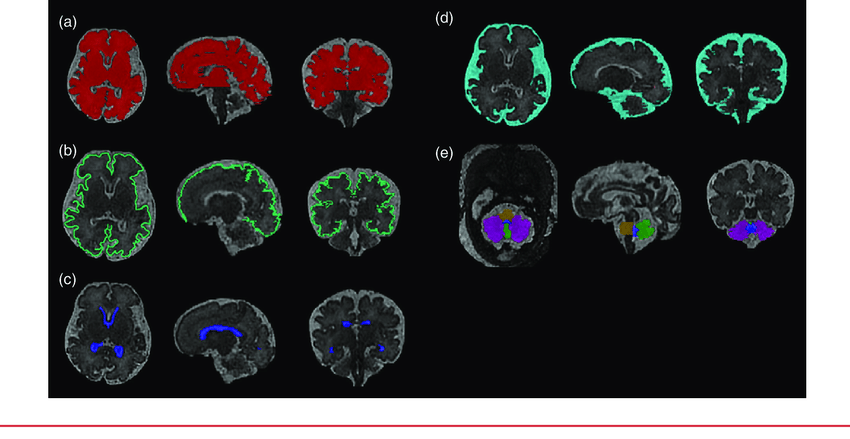
Ter um bebê é uma alegria e uma aventura incrível. Crianças dão novo sentido à vida familiar, trazem mais risadas para os lares, nos ensinam a viver e amar de maneira única, não importa se o bebê que chega é típico ou não. No caso de crianças com Síndrome de Down um dos primeiros desafios é a amamentação. A mesma deve ser tentada e encorajada já que fortalece o sistema imune do bebê, o protege contra doenças autoimunes e infecções respiratórias, fortalece a musculatura facial e também contribui para a recuperação materna e para o estabelecimento de um vínculo forte entre a mãe e o recém-nascido.
Mas amamentar nem sempre é fácil. A mãe deve estar confortável, assim como o bebê. Se este for muito pequenininho deve ser posicionado sobre um travesseiro ou almofada para que alcance o bico do peito sem esforço. O bebê deve ser segurado bem perto do corpo da mãe, que deve estar relaxada, bem alimentada e hidratada. Fonoaudiólogos, enfermeiros, técnicos de enfermagem, médicos, fisioterapeutas e familiares podem ajudar neste primeiro momento para que a mulher sinta-se mais confiante.
Profissionais de saúde capacitados também poderão avaliar o tempo que o bebê leva para mamar, se tem interesse na mamada, se permanece ativo no período em que está acordado, se dorme bem, se os reflexos estão presentes, se a deglutição se dá de forma adequada ou se o leite escorre pela boca, se há boa sincronia entre respiração e deglutição e, claro, se está ganhando peso dentro do esperado. Vários fatores podem interferir no aleitamento de uma criança com Síndrome de Down como o formato do palato, a posição da língua, a coordenação dos lábios, a presença de doenças cardíacas ou respiratórias.
Um recém nascido com Síndrome de Down ganha cerca de 113 gramas por semana e molha aproximadamente 6 fraldas ao dia a partir do 4o dia de vida. Obviamente estes números não são absolutos e dependem da semana gestacional em que o bebê nasceu, do quanto mama e de seu estado de saúde. Bebês que não conseguem sugar adequadamente, que dormem rapidamente ao peito ou cujas mães estão produzindo pouco leite (por estresse, por exemplo) podem receber poucas calorias e nutrientes ganhando pouco peso. Manter o bebê acordado enquanto mama fazendo-o esvaziar todo o leite de um peito antes de trocá-lo é muito importante. Para os bebês que não conseguem sugar o leite poderá ser ordenhado. Evite inserir mamadeiras precocemente (até a 4 semana de vida) pois neste período o bebê ainda está aprendendo a mamar no peito e esta é uma tarefa complicada. Paciência e apoio são fundamentais.
Para as mães que estão ordenhando ou fornecendo fórmulas sempre surge a dúvida, será que o bebê está consumindo leite na quantidade adequada? Para bebês a termo (que nasceram entre a 39a e a 42a semana gestacional) a capacidade gástrica no primeiro dia de vida é de 5 a 7ml. O estômago é um músculo e vai crescendo junto com o bebê. Ao final do primeiro mês a capacidade gástrica pode chegar a 150 ml.

Discuto muitas questões relacionadas à suplementação de compostos específicos no curso online. Saiba mais aqui.