A insônia é um problema de saúde global que afeta milhões de pessoas, prejudicando a qualidade de vida e aumentando o risco de diversas condições médicas.
Um estudo abrangente analisou a eficácia da melatonina e de seus agonistas no manejo desse distúrbio do sono. Estudar o sono não é fácil. Cada pessoa secreta quantidades de melatonina diferentes e em momentos distintos.
Principais Descobertas do estudo
Melatonina Natural: Demonstrou benefícios modestos em melhorar a latência do sono (tempo para adormecer) e a qualidade geral do sono em pacientes com insônia, especialmente em pessoas idosas e com ritmos circadianos alterados. Um grau de incerteza assola as evidências existentes. Problemas dos estudos:
Há uma heterogeneidade considerável entre as revisões. As populações estudadas variaram de insônia primária a comórbida, até mesmo pacientes de unidade de terapia intensiva e com deficiência intelectual.
As faixas etárias incluídas em cada revisão variaram acentuadamente, com algumas restritas a adultos ou idosos, enquanto outras não tinham restrição de idade.
A determinação dos parâmetros do sono difere entre os estudos. Algumas revisões utilizaram meios subjetivos de medição (relato do paciente/família), enquanto outras usaram meios objetivos (polissonografia), e algumas revisões foram escassas sobre como os parâmetros foram medidos.
O momento e quantidade de melatonina administrada difere nos estudos.
Agonistas da Melatonina: Medicamentos que imitam a ação da melatonina, como o ramelteon e o tasimelteon são mais eficazes em casos específicos, como insônia crônica e transtornos de sono relacionados ao ritmo circadiano. Embora tenham um mecanismo semelhante à melatonina natural, os agonistas oferecem um efeito mais consistente e duradouro devido à sua formulação e farmacocinética otimizadas.
Ambos os tratamentos apresentaram um bom perfil de segurança, com efeitos colaterais leves, como sonolência diurna e tontura. Contudo, a personalização do tratamento, considerando idade, tipo de insônia e condições associadas, é fundamental para obter os melhores resultados (Low, Choo, & Tan, 2020).
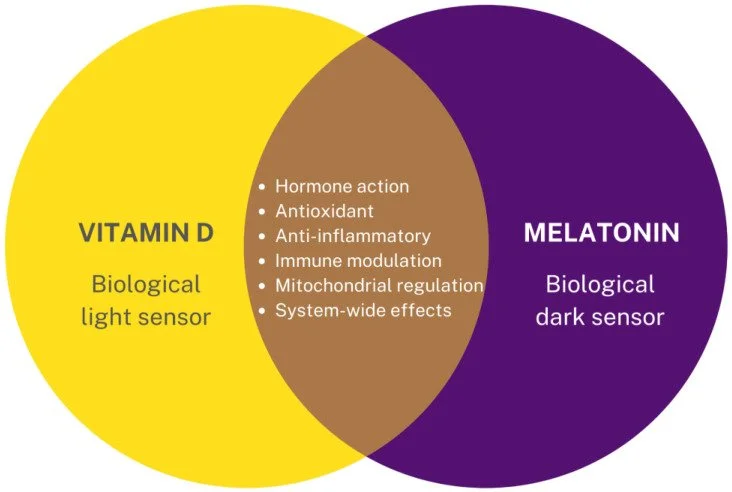
Apesar da melatonina aparentar não ser tão eficaz quanto a medicação, ela têm vários outros benefícios como regulação do ritmo circadiano em indivíduos com jet lag, potencial terapêutico antiinflamatório nos casos de ansiedade, depressão e transtorno bipolar, redução do estresse oxidativo, adjuvante em terapias oncológicas e modulação da imunidade (Minich et al., 2022).
É importante ressaltar que a insônia pode ser causada ou agravada por uma combinação de fatores biológicos, psicológicos e ambientais. Esses fatores afetam a capacidade de iniciar ou manter o sono e podem variar entre indivíduos. Abaixo estão os principais contribuintes:
Fatores Biológicos
Alterações no Ritmo Circadiano: Desajustes no "relógio biológico" devido a trabalho noturno, jet lag ou exposição inadequada à luz natural.
Condições Médicas: Dor crônica, refluxo gastroesofágico, apneia do sono, e condições como depressão e ansiedade.
Alterações Hormonais: Menopausa, gravidez e envelhecimento podem interferir na qualidade do sono.
Má nutrição: Lembre que a alimentação é fundamental, já que para a produção de melatonina não podem faltar nutrientes. Pacientes com estado nutricional comprometido geralmente apresentam mais cansaço, alterações de humor ou dificuldade de sono:
2. Fatores Psicológicos
Estresse e Ansiedade: Pensamentos intrusivos ou preocupações excessivas dificultam o relaxamento necessário para dormir.
Transtornos Mentais: Depressão, transtorno de estresse pós-traumático (TEPT) e outros distúrbios psicológicos estão fortemente associados à insônia.
3. Fatores Ambientais e de Estilo de Vida
Uso Excessivo de Dispositivos Eletrônicos: Exposição à luz azul de telas antes de dormir pode inibir a produção de melatonina.
Maus Hábitos de Sono: Irregularidade nos horários de dormir, cochilos prolongados ou consumo de cafeína e álcool à noite.
Barulho e Iluminação: Ambientes inadequados, como locais ruidosos ou mal escurecidos, dificultam o sono profundo.
4. Fatores Comportamentais
Condicionamento Negativo: Associar a cama com atividades como assistir TV ou trabalhar pode dificultar o relaxamento ao deitar.
Preocupação com o Sono: A ansiedade por não conseguir dormir pode gerar um ciclo vicioso de insônia.
5. Uso de Medicamentos e Substâncias
Estimulantes: Cafeína, nicotina e certos medicamentos (como antidepressivos e descongestionantes) interferem no sono.
Interrupção de Medicamentos: Suspender abruptamente remédios ou substâncias sedativas pode causar insônia de rebote.
O tratamento da insônia requer a identificação dos fatores subjacentes para abordar adequadamente suas causas e promover uma rotina de sono saudável. No caso de necessidade de medicação, consulte um médico de confiança.
Precisa de ajuda? Marque aqui sua consulta de nutrição online