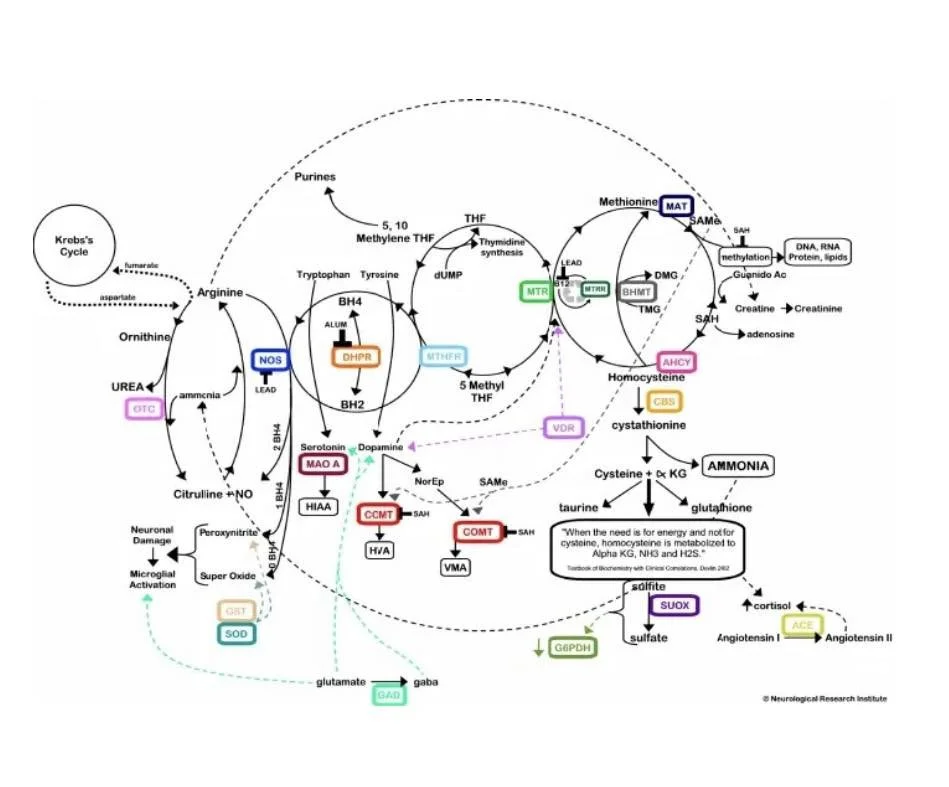
Mutações na via de metilação podem prejudicar a capacidade do corpo de produzir os blocos de construção (purinas e pirimidinas) necessários para a síntese de novo DNA e RNA. Uma capacidade reduzida de síntese de novo DNA e RNA significa que qualquer síntese de novas células fica comprometida. Para um organismo sobreviver, ele precisa criar novas células tão rápido quanto as células morrem. Isso exige que o corpo produza milhões de células a cada minuto, dependendo da síntese de DNA e RNA.
Uma capacidade de síntese reduzida devido a mutações no ciclo de metilação é um problema particular para células que já têm dificuldades em atender às suas necessidades de síntese de DNA e RNA em condições normais. Por exemplo, células da medula óssea, linfócitos, eritrócitos e algumas células cerebrais não conseguem produzir algumas das bases de DNA e RNA necessárias para a síntese.
As células da mucosa intestinal não conseguem produzir purinas suficientes para atender às necessidades do corpo. O estresse aumenta a necessidade de nucleotídeos para superar os efeitos negativos dos hormônios liberados durante situações estressantes. O reparo celular após lesões aumenta a necessidade de nucleotídeos.
O cérebro possui a maior concentração de RNA do corpo e, portanto, a maior necessidade de RNA. Problemas na via de metilação limitam os blocos de construção de nucleotídeos que o cérebro e outros órgãos precisam para reparo e crescimento.
A modificação epigenética do DNA ocorre principalmente em nucleotídeos de citosina. A citosina é uma das quatro bases do DNA encontradas em organismos, incluindo humanos. A metilação da citosina geralmente está correlacionada com o modulação da expressão genética.
Em humanos, esse grupo metil é encontrado na posição 5 das citosinas que precedem a guanosina em dinucleotídeos CpG. Uma diferença entre os genomas bacterianos e humanos é que os genes bacterianos não são metilados em regiões CpG específicas. Pesquisas mostraram que, quando os genes de mamíferos não são metilados em regiões CpG, isso pode enganar o sistema imunológico, fazendo com que ele reaja contra si mesmo e causando autoimunidade.
Estima-se que de 70 a 80% dos sítios CpG Sejam metilados em humanos. Os outros 20% dos CpGs que não são metilados são encontrados em agrupamentos conhecidos como "ilhas". Essas ilhas de CpG não metiladas são encontradas com mais frequência na região que ativa o gene, conhecida como região promotora.
Assim, a metilação de Cs cria duas regiões distintas no DNA: "ilhas de CpG não metiladas" e "sítios de CpG metilados", que estão distribuídos por todo o genoma. Essas regiões de CpG metiladas tendem a estar localizadas em pontos críticos de mutação; um terço de todas as mutações pontuais (alterações de uma única base) associadas ao câncer estão nesses sítios.
Uma vez que esses nucleotídeos de citosina são metilados, eles são capazes de sofrer uma reação para formar a base timidina, o que cria uma alteração de uma única base na sequência de DNA. Não se sabe se mutações subjacentes na via geral de metilação, que levam à diminuição dos níveis de timidina, têm alguma influência na taxa na qual essa reação ocorre.
A metilação da citosina também ajuda a manter a grande quantidade de DNA humano não codificante em um estado inerte, além de ajudar a silenciar DNAs prejudiciais. Se você tiver poucos grupos metil devido a mutações no ciclo de metilação, terá menos grupos metil para prevenir a autoimunidade. Isso é válido tanto para o silenciamento de genomas virais quanto para regular seu próprio DNA.
A metilação do DNA ajuda a manter a grande quantidade de DNA não codificante em um estado inerte. Isso se aplica ao DNA ou genoma do organismo, bem como a quaisquer genes virais presentes na célula. O processo de metilação impede a transcrição (a leitura) de sequências virais inseridas. Uma das consequências da perda da função de metilação é que ela pode causar a expressão potencialmente prejudicial desses genes virais inseridos. A submetilação em regiões normalmente silenciosas do DNA pode causar a expressão de genes virais inseridos. Certos estados de doença ocorrem como resultado do aumento no
comprimento de seções específicas de repetição de três bases no genoma. Essas "regiões de repetição" especiais estão localizadas antes da região informativa ou codificadora do DNA. Essas repetições de trinucleotídeos estão envolvidas em certas doenças, como a ataxia de Friedreich, a síndrome do X frágil e a doença de Huntington. Também observamos um papel para as repetições de trinucleotídeos em regiões específicas de genes que desempenham funções regulatórias, como o gene da reelina, envolvido na mielinização.
Quando há capacidade de metilação insuficiente (mutações na via), muitas vezes não há grupos metil suficientes para se ligarem a essas regiões de repetição, permitindo que elas se multipliquem. Isso resulta em seções de repetição muito longas, muito maiores do que deveriam ser. Estudos mostraram que a inibição da metilação do DNA resultou em um aumento de 1000 vezes nessas seções de repetição de três bases. Portanto, a diminuição da metilação do DNA e o cromossomo X
As mulheres possuem duas cópias do cromossomo X.
O silenciamento de uma dessas duas cópias é essencial para o desenvolvimento normal. A metilação do DNA é O mecanismo pelo qual o segundo cromossomo X é silenciado. As "ilhas CpG", normalmente não metiladas, tornam-se metiladas como parte desse processo de silenciamento.
Uma estratégia semelhante é usada para silenciar uma das duas cópias de genes que não estão no cromossomo X. Nesses casos, o gene inativado (ou impresso) que é inativado pela metilação pode ser de origem materna ou paterna. A perda da impressão genômica normal como resultado da diminuição da metilação contribui para uma série de doenças hereditárias, incluindo as síndromes de Beckwith-Wiedemann, Prader-Willi e Angelman, entre outras.
Metilação do DNA da Histona
A expressão de muitos genes celulares é modulada pela acetilação da histona, além da metilação do DNA. Curiosamente, a metilação também desempenha um papel no processo de acetilação da histona. A metilação causa uma hipoacetilação das histonas H3 e H4 dentro do transgene, sugerindo que o DNA metilado reprime a transcrição local recrutando a atividade da histona desacetilase. A metilação também desempenha um papel fundamental no estabelecimento e na manutenção do estado inativo de um gene.