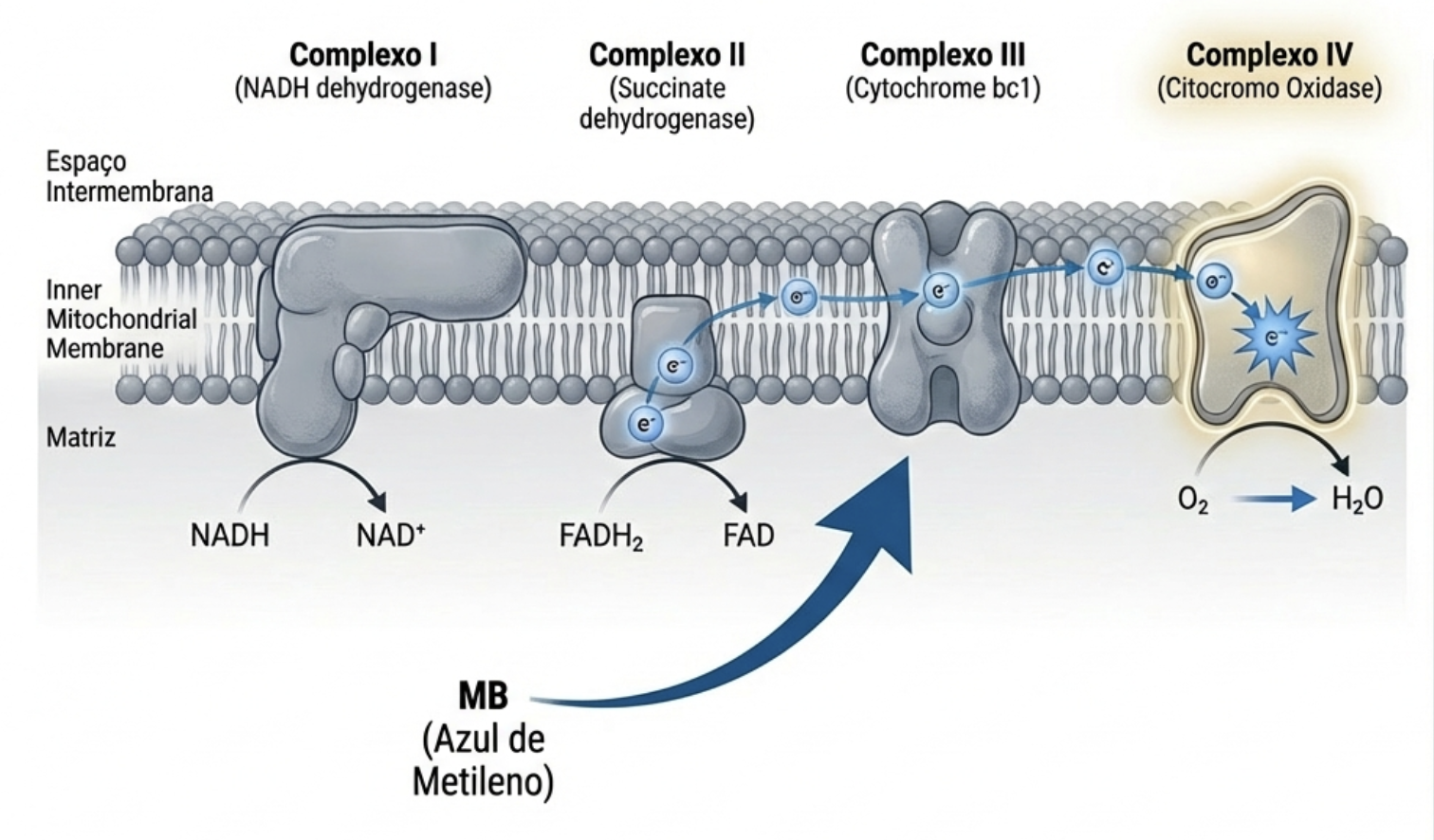
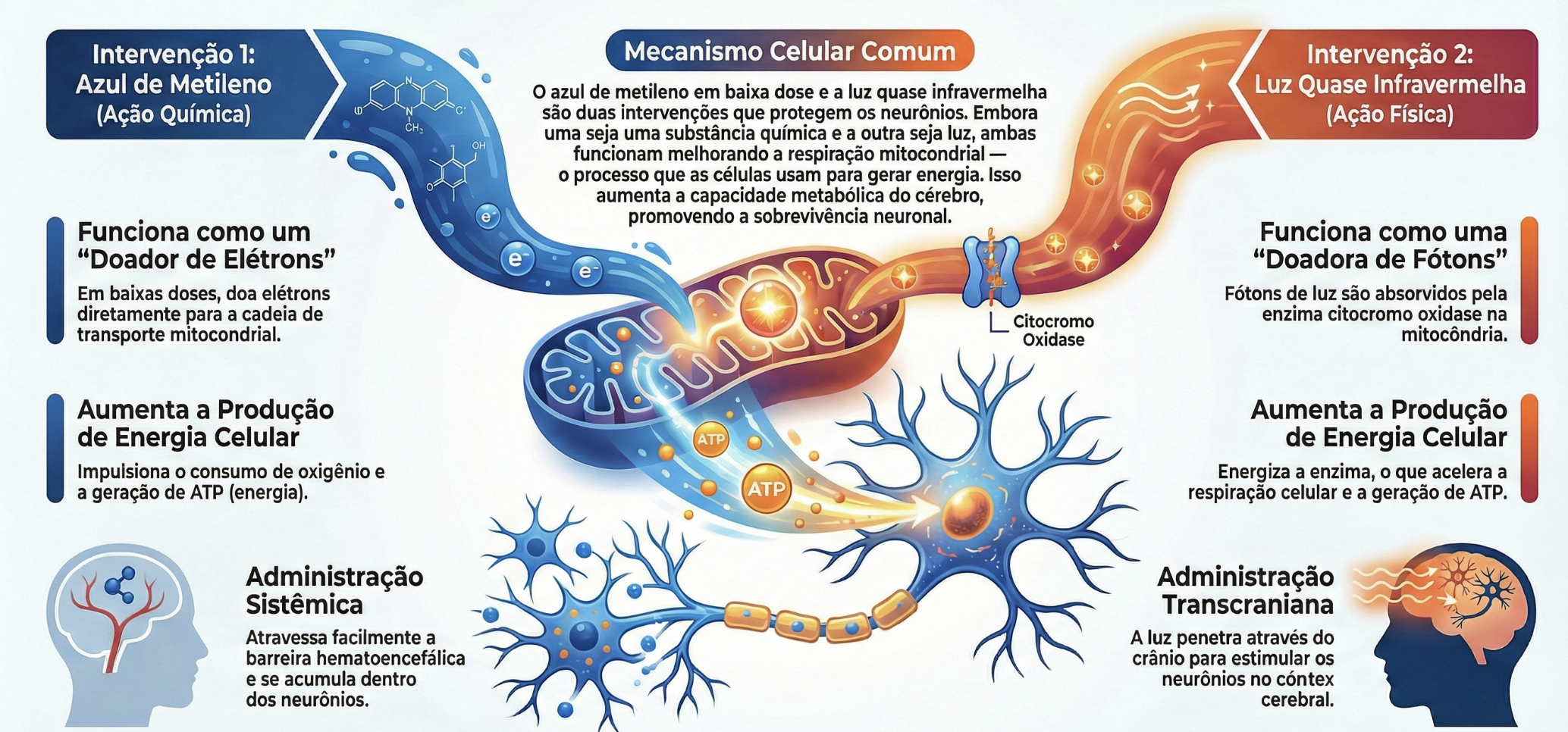
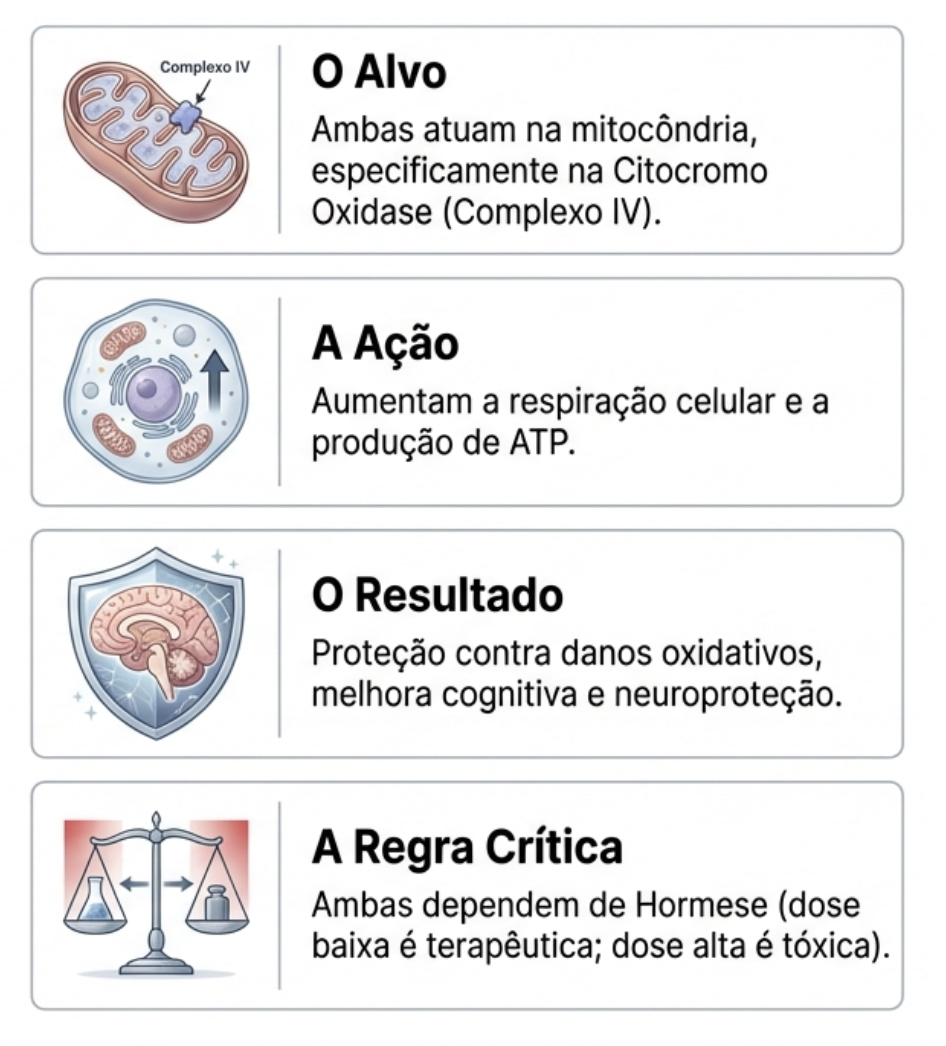
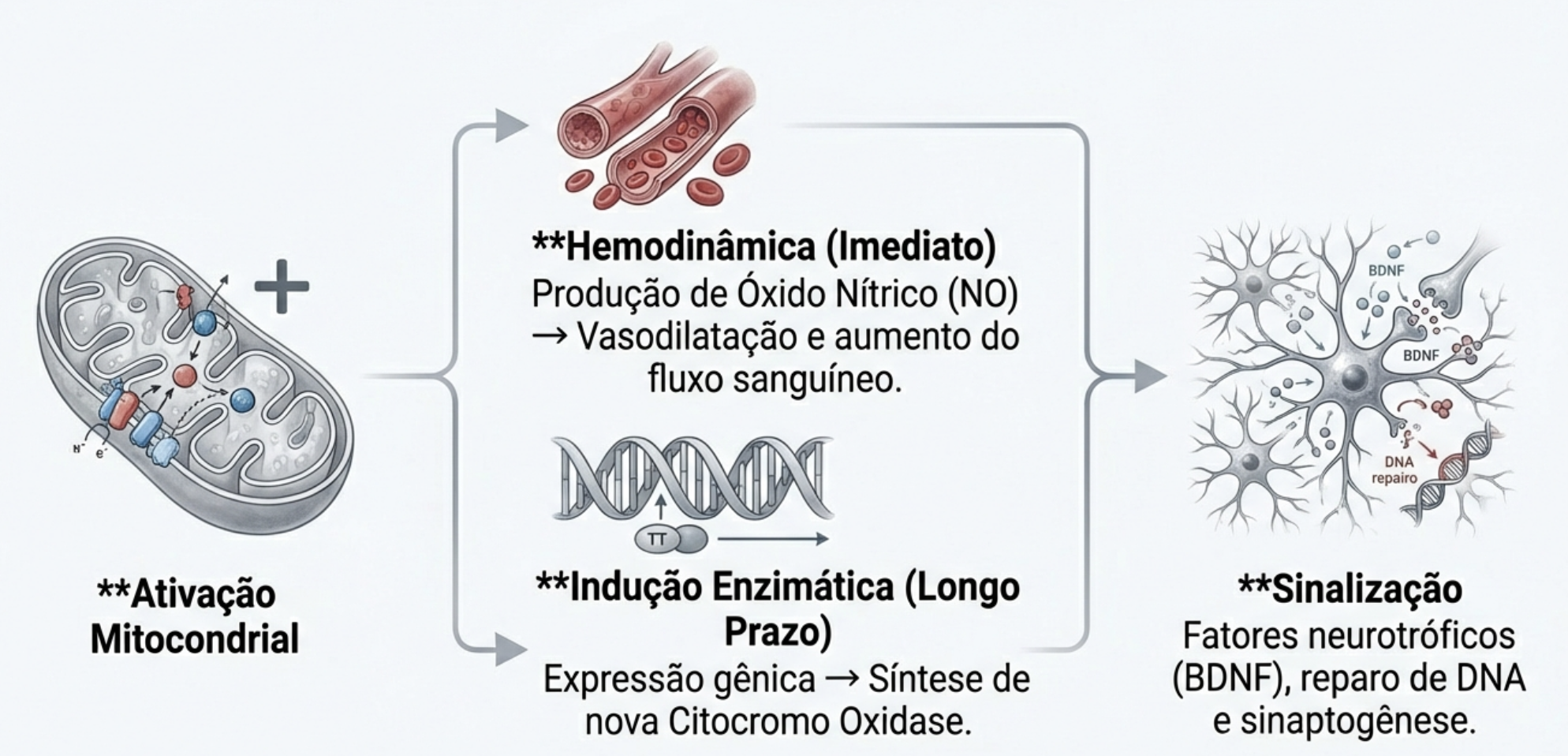
A inflamação crônica é um fator importante no desenvolvimento do câncer de próstata. Lesões inflamatórias podem evoluir de atrofia prostática para neoplasia intraepitelial prostática e, eventualmente, para carcinoma. O estresse oxidativo persistente e o dano genético estão envolvidos nessa progressão.
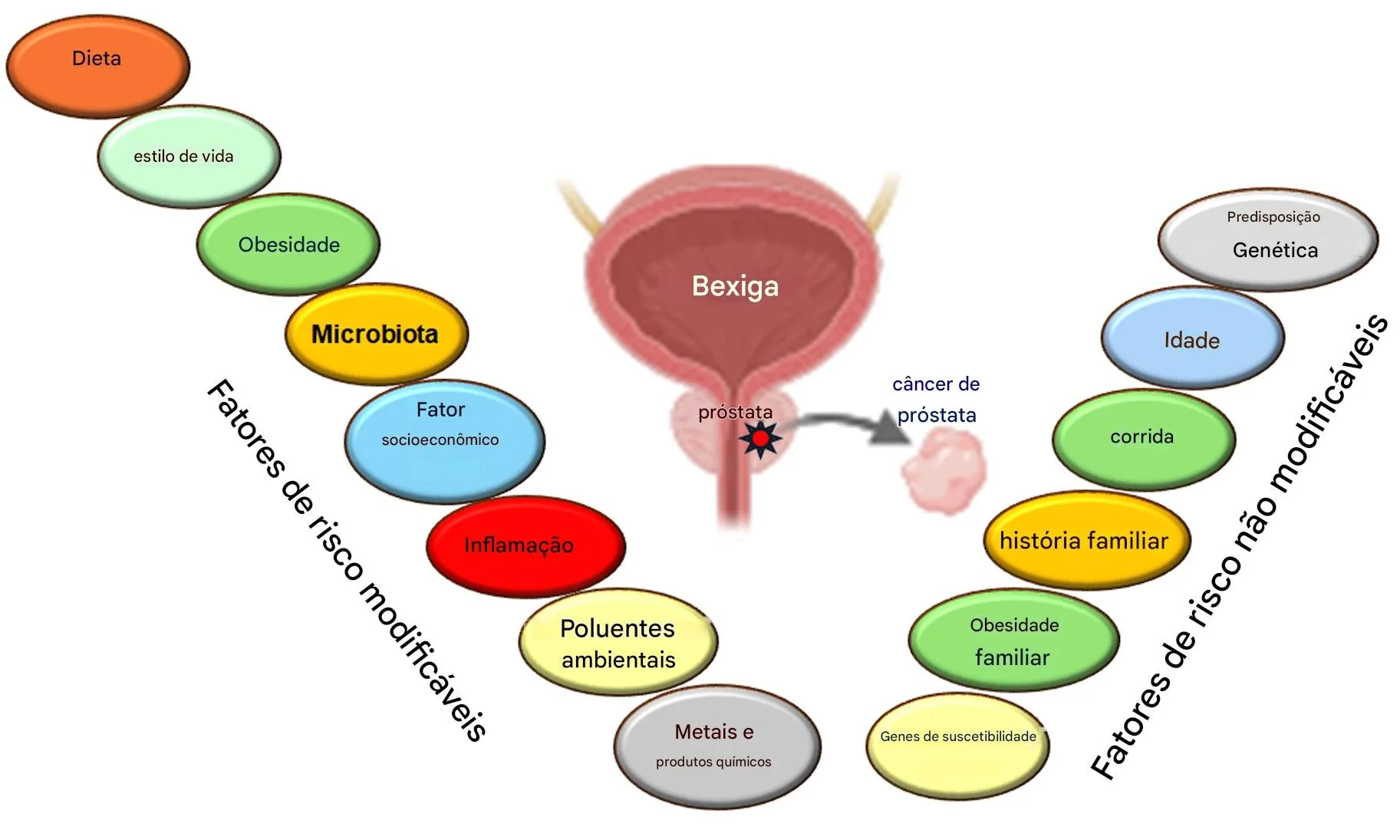
Fatores de risco modificáveis e não modificáveis no câncer de próstata. Os fatores de risco não modificáveis são intrínsecos à genética, biologia ou ambiente natural do indivíduo e não podem ser alterados. Os fatores de risco modificáveis são fatores de estilo de vida ou ambientais que podem ser modificados para reduzir o risco de desenvolver câncer de próstata. Embora os fatores de risco modificáveis tenham menos evidências diretas do que os não modificáveis, ainda existe alguma associação entre esses fatores e o risco de câncer de próstata (Prakash, Verma, & Gupta, 2024).
Fatores de risco não modificáveis
Idade avançada
Raça/etnia (maior risco em afro-americanos)
História familiar e predisposição genética
Genes de suscetibilidade: São variantes genéticas que aumentam a probabilidade de desenvolver uma doença, mas não garantem que ela ocorra. Geralmente têm efeito moderado ou baixo.
Ex.: polimorfismos em genes como MSR1 ou MIC1 que elevam o risco de câncer de próstata, mas muitos portadores nunca desenvolvem a doença.
Predisposição genética: Refere-se a uma condição genética ou mutação que confere um risco significativamente maior de desenvolver a doença. Pode envolver mutações de alto impacto.
Ex.: mutações em BRCA1/2 que aumentam fortemente o risco de câncer de mama, ovário ou próstata.
Fatores de risco modificáveis
Estilo de vida sedentário
Obesidade
Dieta pobre em nutrientes e rica em calorias
Disbiose microbiana
Exposição a poluentes ambientais (ex. chlordecone, nitratos)
Mecanismos celulares/moleculares
A inflamação crônica:
Aumenta espécies reativas de oxigénio e dano de DNA
Promove proliferação celular e inibe apoptose
Eleva expressão de marcadores pró-inflamatórios e pró-tumorais (ex. COX-2)
A interação entre fatores não modificáveis e modificáveis promove inflamação crônica e facilita a transição neoplásica. A compreensão desses fatores é crucial para prevenção e manejo do risco de câncer de próstata.
Estratégias de proteção da próstata
1. Alimentação e Nutrição
A dieta desempenha um papel crucial na saúde da próstata. As recomendações incluem:
• Aumentar o consumo de frutas e vegetais: Dietas ricas em antioxidantes ajudam a neutralizar os radicais livres (espécies reativas de oxigênio) que causam danos ao DNA das células prostáticas. Brássicas (como brócolis) possuem efeito protetor
• Reduzir gorduras animais e carne vermelha: O consumo excessivo de carne vermelha e laticínios está associado a formas mais agressivas de câncer. A carne vermelha cozida pode liberar substâncias carcinogênicas, enquanto o excesso de laticínios pode gerar estresse oxidativo nas células epiteliais da próstata.
• Fibras: Dietas ricas em fibras favorecem um microbioma intestinal saudável, o que pode influenciar positivamente a saúde prostática.
Marque aqui sua consulta de nutrição online
2. Atividade Física e Controle de Peso
Combater o estilo de vida sedentário é uma das formas mais eficazes de proteção:
• Exercícios regulares: A prática de atividade física pode reduzir o risco de câncer de próstata entre 10% e 30%. O exercício ajuda a baixar a inflamação sistêmica, os níveis de insulina e de moléculas pró-inflamatórias.
• Manter peso saudável: O excesso de peso, especialmente a gordura abdominal, promove inflamação crônica e disfunção no tecido adiposo ao redor da próstata (tecido adiposo periprostático), o que pode estimular o crescimento de tumores.
3. Redução da Exposição a Poluentes
Fatores ambientais podem agir como disruptores endócrinos e promover a carcinogênese:
• Evitar toxinas e inseticidas: A exposição prolongada a substâncias como o clordecona (inseticida), Bisfenol A (BPA) e nitratos na água potável está ligada ao aumento do risco.
• Qualidade do ar: A poluição do ar (material particulado PM 2.5 e dióxido de nitrogênio) também é citada como um fator que eleva o risco de câncer de próstata.
4. Gestão da Inflamação e Infecções
A inflamação crônica (prostatite) é um precursor significativo para lesões neoplásicas.
• Uso de anti-inflamatórios: Algumas evidências sugerem que o uso de anti-inflamatórios não esteroides (AINEs) pode reduzir os níveis de PSA e o risco de câncer ao diminuir a infiltração imunológica na próstata. Açafrão e Saw Palmetto são alguns dos compostos naturais estudados para redução de inflamação prostática.
• Prevenção de ISTs: Infecções sexualmente transmissíveis, como Chlamydia e Gonorrhoeae, podem causar inflamação prostática e devem ser evitadas ou tratadas prontamente.
• Saúde do Microbioma: Manter o equilíbrio das bactérias no corpo (evitando a disbiose) é importante, pois certas bactérias patogênicas podem migrar para a próstata e sustentar um ambiente inflamatório.
5. Monitoramento Médico
Embora as fontes foquem em biologia e genética, elas mencionam que a redução na recomendação de testes de PSA (antígeno prostático específico) contribuiu para um aumento na detecção de tumores em estágios mais avançados. Portanto, o acompanhamento médico regular é essencial, especialmente para aqueles com fatores não modificáveis, como histórico familiar ou ascendência africana.