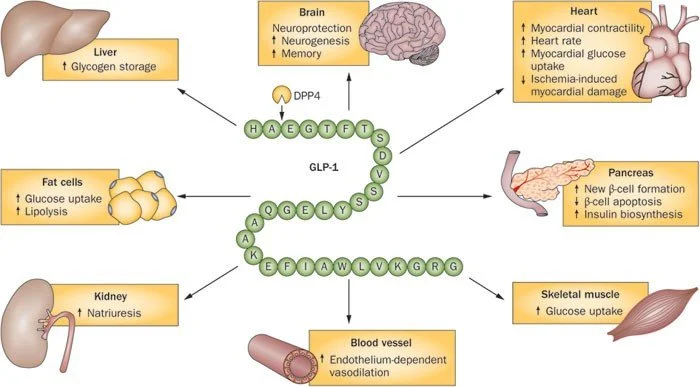
Em humanos saudáveis, o peptídeo semelhante ao glucagon incretina 1 (GLP-1) é secretado após a alimentação e reduz as concentrações de glicose, aumentando a secreção de insulina e suprimindo a liberação de glucagon.
Efeitos adicionais do GLP-1 incluem retardo do esvaziamento gástrico, supressão do apetite e, potencialmente, inibição da apoptose das células β. O GLP-1 nativo é degradado em cerca de 2–3 minutos na circulação; portanto, vários agonistas do receptor de GLP-1 foram desenvolvidos para fornecer ações prolongadas in vivo.
Esses agonistas do receptor de GLP-1 (medicamentos que imitam o GLP-1) podem ser categorizados como compostos de curta ação, que fornecem ativação do receptor de curta duração (saxenda, victoza) ou como compostos de longa ação (ozempic, wegovy, rybelsus), que ativam o receptor de GLP-1 continuamente em sua dose recomendada.
Os agonistas do receptor de GLP-1 de curta ação reduzem principalmente os níveis de glicemia pós-prandial por meio da inibição do esvaziamento gástrico, enquanto os compostos de longa ação têm um efeito mais forte sobre os níveis de glicemia de jejum, mediados predominantemente por suas ações insulinotrópicas e glucagonostáticas (Meier, 2012).
O papel da nutrição e da atividade física
Embora esses medicamentos sejam extremamente eficazes, eles não são soluções mágicas. Há dois pontos críticos a considerar:
Perda de massa magra: até 40% do peso perdido pode vir de massa magra. Isso aumenta o risco de fraqueza, perda de força e redução do metabolismo basal.
Solução: manter ingestão adequada de proteínas (1,2–1,6 g/kg/dia, ajustado individualmente) e prática regular de exercícios de resistência (musculação).
Suplementos proteicos ou de aminoácidos ajudam muito, principalmente aqueles pacientes com saciedade precoce.
Reganho de peso após suspensão: estudos mostram que, após parar a medicação, pacientes podem recuperar até 2/3 do peso perdido.
Solução: implementar mudanças de estilo de vida duradouras, priorizando alimentação balanceada e atividade física regular (aeróbica + resistência).
Agonistas de GLP-1, como liraglutida, semaglutida e tirzepatida, representam uma revolução no tratamento da obesidade e do diabetes tipo 2. Também parece beneficiar pacientes com doenças cardiovasculares (Kosiborod et al., 2023) e esteatose hepática (Sanyal et al., 2025). Eles proporcionam controle glicêmico e emagrecimento significativos, mas também podem causar efeitos adversos, carências nutricionais e perda de massa magra.