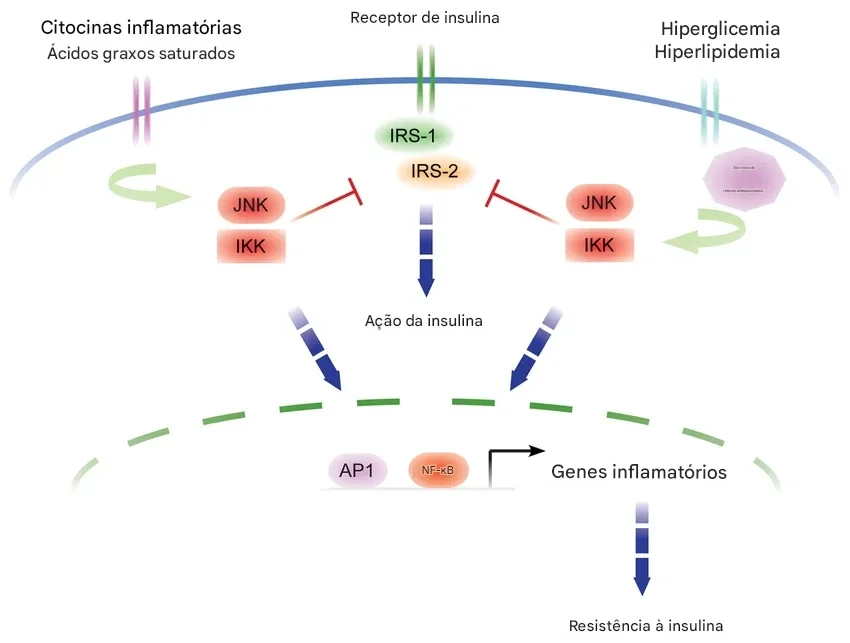
A resistência insulínica não surge de forma súbita. Ela é resultado de uma cascata inflamatória dentro da célula, como mostra a figura.
Tudo começa com estímulos inflamatórios comuns no dia a dia:
excesso de gordura visceral
consumo frequente de alimentos ultraprocessados
privação de sono
estresse crônico
disfunção intestinal
sedentarismo
Esses estímulos aumentam a produção de citocinas inflamatórias e de ácidos graxos circulantes. A partir daí, ocorre a ativação de proteínas inflamatórias dentro da célula, principalmente JNK e IKK.
Essas proteínas funcionam como interruptores da inflamação. Quando são ativadas, elas bloqueiam uma estrutura central da ação da insulina chamada IRS-1 e IRS-2, que são responsáveis por transmitir o sinal da insulina para dentro da célula. O resultado é direto: a insulina está presente, mas o sinal não chega.
Ao mesmo tempo, essas mesmas vias inflamatórias ativam fatores como NF-κB e AP-1, que estimulam a produção de mais genes inflamatórios. Isso cria um ciclo de amplificação:
inflamação gera resistência insulínica
resistência insulínica gera mais inflamação
Esse processo pode começar anos antes de qualquer alteração na glicose aparecer.
ONDE A GENÉTICA ENTRA NESSA HISTÓRIA?
Algumas pessoas possuem variantes genéticas que tornam essa cascata inflamatória mais sensível ou mais intensa. Não é uma doença genética. É uma resposta inflamatória mais reativa.
Entre as variantes mais estudadas estão genes relacionados a:
Produção de inflamação
IL6
TNFA
IL1B
CCL2
Essas variantes podem aumentar a produção de citocinas inflamatórias e prolongar a resposta inflamatória.
Sinalização da insulina
IRS1
PPARG
ADIPOQ
Essas variantes podem reduzir a eficiência da comunicação da insulina com a célula.
Resposta imune e inflamatória
TLR4
NFKB1
Esses genes regulam o quanto o organismo reage a estímulos como gordura saturada, endotoxinas intestinais e hiperglicemia.
Na prática, isso significa:
Algumas pessoas inflamam mais rápido.
Outras demoram mais para recuperar.
E algumas desenvolvem resistência insulínica mesmo com hábitos aparentemente adequados.
Isso explica por que duas pessoas com o mesmo peso e a mesma alimentação podem ter respostas metabólicas completamente diferentes.
POR ISSO O AMBIENTE IMPORTA AINDA MAIS EM QUEM TEM PREDISPOSIÇÃO GENÉTICA
A genética não é destino. Mas ela reduz a margem de tolerância metabólica. Quando existe predisposição inflamatória, o organismo precisa de um ambiente mais favorável para manter o equilíbrio metabólico.
Os pilares que mais modulam essa cascata são:
Atividade física - Reduz inflamação, melhora a sensibilidade à insulina e diminui a ativação dessas vias inflamatórias.
Sono adequado - Privação de sono aumenta citocinas inflamatórias e resistência insulínica em poucos dias.
Alimentação - Excesso calórico, ultraprocessados e gorduras inflamatórias ativam diretamente essas vias intracelulares.
Saúde intestinal - Disbiose e aumento da permeabilidade intestinal facilitam a entrada de endotoxinas inflamatórias na circulação.
Em pessoas com maior predisposição genética, o cuidado com estilo de vida não é opcional. É fisiologia aplicada.