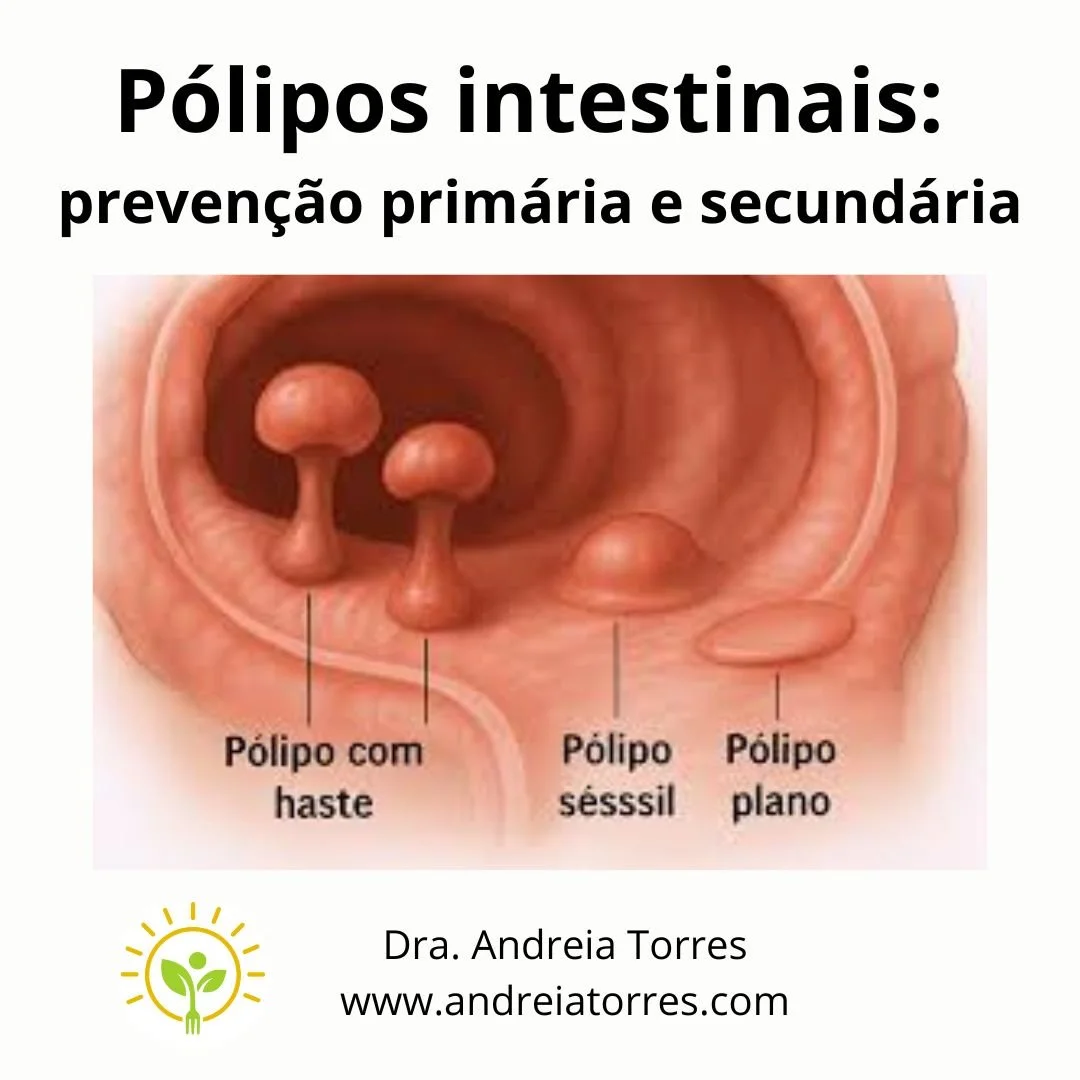
Pólipos são pequenas protuberâncias que se formam dentro do intestino grosso e do reto, são proliferações anormais da mucosa, que é a camada de revestimento destes órgãos. São chamados de pólipos colônicos ou pólipos retais e são muito comuns. Estima-se que mais entre 26% e 30% dos paciente acima de 50 anos apresentam algum tipo de pólipo.
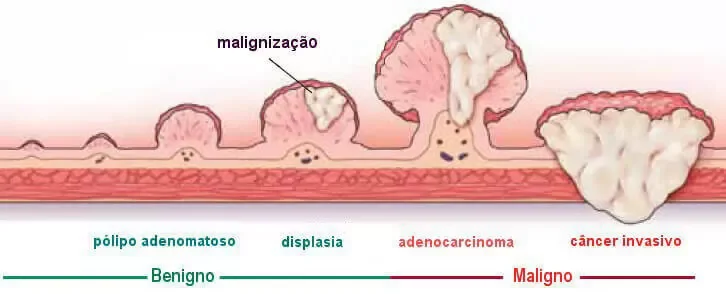
Quando um paciente tem um pólipo (ou vários) de característica benígna, a orientação é: “está tudo bem, volte no próximo ano para nova colonoscopia”. Pólipos precisaram ser retirados pois lesões acima de 1 cm aumentam o risco de malignização.
Mas o que está causando o problema? Quais são os fatores de risco? O envelhecimento aumenta o risco de aparecimento de pólipos intestinais. Por isso, indica-se colonoscopias periódicas a partir dos 45 anos. Histórico familiar de pólipos ou câncer colorretal auemnta o risco de adenomas mais precoces. Existem também síndromes genéticas, como FAP (polipose adenomatosa familiar) e síndrome de Lynch em que a presença de pólipos é precoce e em maior quantidade.
Mas, fatores ambientais e metabólicos influenciam também o processo, especialmente dieta, inflamação e desregulação da microbiota intestinal.
Aumentam risco de pólipos:
carnes processadas
alto consumo de carne vermelha
baixo consumo de fibras
dieta rica em ultraprocessados
baixo consumo de frutas e vegetais
Mecanismos envolvidos:
aumento de compostos nitrosos
inflamação intestinal
alteração da microbiota
menor produção de ácidos graxos de cadeia curta
Microbiota intestinal alterada
Associação consistente em estudos recentes.
Características associadas a maior risco:
redução de bactérias produtoras de butirato (ex: Faecalibacterium prausnitzii)
aumento de bactérias pró-inflamatórias
disbiose com menor diversidade
Isso favorece inflamação local e alteração da mucosa.
Obesidade e resistência à insulina
Muito relevante clinicamente.
obesidade abdominal aumenta risco de adenomas
resistência à insulina e hiperinsulinemia promovem proliferação celular
inflamação metabólica crônica contribui para ambiente pró-tumoral
Sedentarismo
menor motilidade intestinal
pior regulação metabólica
aumento de inflamação sistêmica
Atividade física regular reduz risco de câncer colorretal e provavelmente de pólipos.
Tabagismo
Um dos fatores mais fortes.
aumenta número e tamanho de adenomas
associa-se a pólipos mais agressivos
efeito dose-resposta bem documentado
Álcool
aumenta risco de adenomas e câncer colorretal
efeito relacionado a acetaldeído e inflamação mucosa
Doenças inflamatórias intestinais
retocolite ulcerativa
doença de Crohn
Inflamação crônica aumenta risco de displasia e pólipos.
A progressão adenoma–carcinoma está bem estabelecida em revisões clássicas de oncologia colorretal e epidemiologia do câncer.
O intestino responde ao ambiente ao longo de anos
Estudos de coorte mostram que padrões alimentares ricos em fibras estão associados a menor risco de adenomas e câncer colorretal, enquanto dietas com alta carga de ultraprocessados, carnes processadas e baixa fibra aumentam risco.
Idade metabólica e inflamação crônica
Conceito mais recente, mas consistente:
PCR elevada
síndrome metabólica
dislipidemia
esteatose hepática
Todos associados a maior risco de adenomas.
Rastreamento não é prevenção primária
Colonoscopia, mamografia, tomografia e exames laboratoriais são ferramentas de detecção precoce. Mas, isso corresponde à prevenção secundária. Eles não impedem a doença de surgir. Eles reduzem o impacto ao detectar mais cedo. A prevenção primária é outra etapa do processo.
O que a prevenção primária realmente envolve?
A prevenção primária é baseada em fatores modificáveis com evidência consistente em grandes estudos populacionais:
ingestão adequada de fibras alimentares
maior consumo de alimentos minimamente processados
atividade física regular
manutenção de peso corporal saudável
redução de álcool
cessação do tabagismo
regularidade do ritmo circadiano
ingestão regular de compostos bioativos (polifenóis, carotenoides, glucosinolatos, isotiocianatos, ômega-3, compostos organossulfurados)
Esses fatores estão associados a menor risco de câncer colorretal em revisões sistemáticas e relatórios de grandes organizações como o World Cancer Research Fund e WHO.
Não é sobre culpa, é sobre probabilidade biológica
O pólipo raramente surge por um erro genético único. Pólipos, em geral, refletem a soma de exposições ao longo do tempo: genética, microbiota, inflamação, dieta, sedentarismo e ambiente metabólico. Cada pessoa tem uma trajetória biológica própria. Não existe explicação única.
O ponto crítico que costuma ser ignorado
Em muitos casos, o acompanhamento se concentra apenas em vigilância endoscópica. Mas o que mais impacta desfechos de longo prazo não está no exame. Está no ambiente biológico contínuo:
microbiota intestinal
padrão alimentar
inflamação sistêmica
metabolismo da glicose
padrão de atividade física
sono e ritmo circadiano
Esses fatores não aparecem no laudo, mas moldam o tecido ao longo do tempo.
Corpo não é passivo
O corpo responde ao ambiente de forma adaptativa. Pólipos não são “falhas aleatórias”. São sinais de que o tecido respondeu a um conjunto de pressões biológicas por anos.
Prevenção não começa na colonoscopia. Começa muito antes dela. Exames são importantes, mas são parte final de um processo. A prevenção primária, sustentada por evidência epidemiológica robusta, está nos fatores que modulam inflamação, metabolismo e microbiota diariamente. Cuidar da saúde não é apenas detectar cedo. É reduzir a probabilidade de a doença se formar.
Referências
Aune D, Chan DS, Lau R, Vieira R, Greenwood DC, Kampman E, Norat T. Dietary fibre, whole grains, and risk of colorectal cancer: systematic review and dose-response meta-analysis of prospective studies. BMJ. 2011 Nov 10;343:d6617. doi: 10.1136/bmj.d6617. PMID: 22074852; PMCID: PMC3213242.
Celiberto F, Aloisio A, Girardi B, Pricci M, Iannone A, Russo F, Riezzo G, D'Attoma B, Ierardi E, Losurdo G, Di Leo A. Fibres and Colorectal Cancer: Clinical and Molecular Evidence. Int J Mol Sci. 2023 Aug 31;24(17):13501. doi: 10.3390/ijms241713501. PMID: 37686308; PMCID: PMC10488173.
Bouvard V, Loomis D, Guyton KZ, Grosse Y, Ghissassi FE, Benbrahim-Tallaa L, Guha N, Mattock H, Straif K; International Agency for Research on Cancer Monograph Working Group. Carcinogenicity of consumption of red and processed meat. Lancet Oncol. 2015 Dec;16(16):1599-600. doi: 10.1016/S1470-2045(15)00444-1. Epub 2015 Oct 29. PMID: 26514947.
Woon JY, Vidanapathirana G, Lam AK, Gopalan V. Systematic Analysis of the Differential Effects of Red Meat on Colorectal Cancer Risks: A Meta-Analytic Approach. J Gastrointest Cancer. 2025 Aug 7;56(1):170. doi: 10.1007/s12029-025-01247-3. PMID: 40773080; PMCID: PMC12331815.
Botteri E, Iodice S, Bagnardi V, Raimondi S, Lowenfels AB, Maisonneuve P. Smoking and colorectal cancer: a meta-analysis. JAMA. 2008 Dec 17;300(23):2765-78. doi: 10.1001/jama.2008.839. PMID: 19088354.
Gram IT, Park SY, Wilkens LR, Haiman CA, Le Marchand L. Smoking-Related Risks of Colorectal Cancer by Anatomical Subsite and Sex. Am J Epidemiol. 2020 Jun 1;189(6):543-553. doi: 10.1093/aje/kwaa005. PMID: 31971226; PMCID: PMC7368133.
McNabb S, Harrison TA, Albanes D, Berndt SI, Brenner H, Caan BJ, Campbell PT, Cao Y, Chang-Claude J, Chan A, Chen Z, English DR, Giles GG, Giovannucci EL, Goodman PJ, Hayes RB, Hoffmeister M, Jacobs EJ, Joshi AD, Larsson SC, Le Marchand L, Li L, Lin Y, Männistö S, Milne RL, Nan H, Newton CC, Ogino S, Parfrey PS, Petersen PS, Potter JD, Schoen RE, Slattery ML, Su YR, Tangen CM, Tucker TC, Weinstein SJ, White E, Wolk A, Woods MO, Phipps AI, Peters U. Meta-analysis of 16 studies of the association of alcohol with colorectal cancer. Int J Cancer. 2020 Feb 1;146(3):861-873. doi: 10.1002/ijc.32377. Epub 2019 Jun 7. PMID: 31037736; PMCID: PMC6819207.
O'Keefe SJ. Diet, microorganisms and their metabolites, and colon cancer. Nat Rev Gastroenterol Hepatol. 2016 Dec;13(12):691-706. doi: 10.1038/nrgastro.2016.165. Epub 2016 Nov 16. PMID: 27848961; PMCID: PMC6312102.