O lipedema está dentro da categoria das doenças estrogênio-dependentes. Doenças estrogênio-dependentes são aquelas cujos processos fisiopatológicos, crescimento ou desenvolvimento são influenciados pelos níveis de estrogênio, um hormônio sexual feminino produzido principalmente pelos ovários. Esses distúrbios geralmente aparecem em órgãos sensíveis ao estrogênio, como útero, mama e ovários, mas também podem afetar outros tecidos.
Cânceres relacionados ao estrogênio
Câncer de mama: Muitos tumores mamários são sensíveis ao estrogênio (receptores hormonais positivos) e podem crescer em resposta a ele.
Câncer de endométrio: O excesso de estrogênio sem oposição da progesterona aumenta o risco de hiperplasia e câncer do endométrio.
Câncer de ovário: Alguns tipos, como os tumores epiteliais, podem ser influenciados por hormônios sexuais femininos.
Doenças benignas
Miomas uterinos (fibromiomas): Tumores benignos do útero que dependem de estrogênio para crescimento.
Adenomatose mamária / fibroadenomas: Alterações benignas na mama associadas ao estrogênio.
Endometriose: Crescimento de tecido endometrial fora do útero; é fortemente estimulada pelo estrogênio.
Hiperplasia endometrial: Espessamento excessivo do endométrio devido à estimulação estrogênica contínua.
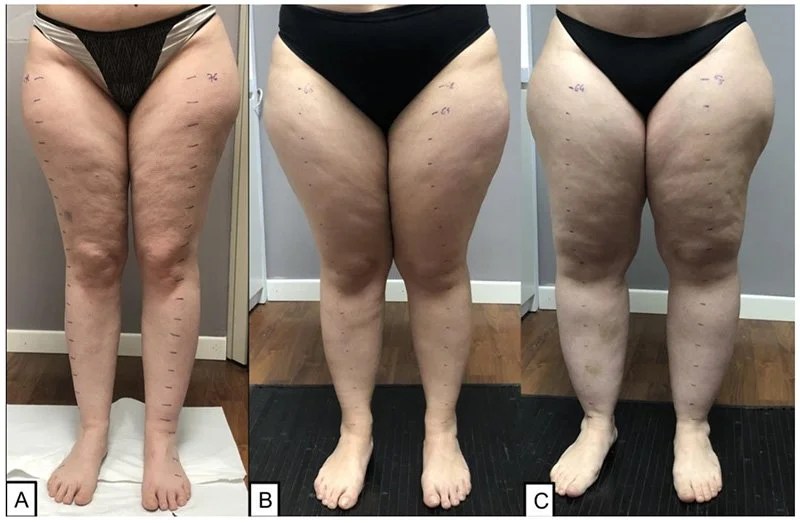
Lipedema: distúrbio doloroso do tecido adiposo que afeta aproximadamente 11% da população feminina. É caracterizado pelo acúmulo bilateral e desproporcional de tecido adiposo subcutâneo, predominantemente na região inferior do corpo.
Fatores de risco e mecanismos
Exposição prolongada ao estrogênio: Menarca precoce, menopausa tardia, uso prolongado de terapia de reposição hormonal.
Obesidade: O tecido adiposo produz estrogênios (estrona), aumentando a exposição hormonal.
Síndromes genéticas: Algumas mutações podem aumentar a sensibilidade das células ao estrogênio.
Lipedema: resistência à progesterona no tecido adiposo, aumento da expressão local de aromatase e 17bohD1 (predominância local de estrogênio), inflamação crônica, hiperativação mastocitária, inflamação, microangiopatia, hipóxia.
O estrogênio, um regulador chave do metabolismo lpídico e glicídico dos adipócitos bem como da distribuição de gordura corporal associada ao sexo feminino, é postulado como desempenhando um papel contributivo na fisioptatologia do lipedema.
A 17b-HSD tipo 1 está associada ao desequilibrio dos estrogênios, levando a uma maior síntese de estrogênio no lipedema (na endometriose também). Aumenta a conversão de estradiol para estrona (E1). Estrona aumentada aumenta metabolitos instável da fase 1 de destoxificação. Se a 17-beta desidrogenase 7 (ver no exame metabolômico) está aumentada os estrogênios no geral aumenta, doença estrogênio-dependente. Suplementos como genisteína (50mg) e apigenina (50mg) ajudam. Crisina (500 mg) pode ser usada para inibir aromatase, ao cafe da manhã e após jantar.
Cuidar do intestino
O estroboloma é o conjunto de bactérias intestinais responsáveis por metabolizar e regular os níveis de estrogênio circulante no organismo. Em mulheres com lipedema, uma condição inflamatória e hormonal, o desequilíbrio dessas bactérias (disbiose) pode levar a um excesso de estrogênio, o que agrava o acúmulo de gordura e a sensibilidade nos membros. Basicamente, um intestino doente impede a eliminação correta do estrogênio, mantendo-o ativo no corpo e piorando os sintomas da doença.
O lipedema é uma patologia estrogênio-dependente, o que significa que níveis hormonais desregulados aumentam sua severidade. Quase todas as mulheres com lipedema apresentam algum grau de alteração no estroboloma.
A enzima beta-glucuronidase, produzida por certas bactérias, é a chave para a reabsorção de estrogênio no sangue. Quando há um excesso de bactérias que produzem a enzima beta-glucuronidase, o estrogênio que deveria ser eliminado pelas fezes é desconjugado. Isso permite que ele retorne à corrente sanguínea, um processo que contribui para a dominância estrogênica, fator crítico no desenvolvimento e progressão do lipedema. Probióticos, fibras, enzimas digestivas, e o suplemento D-glucarato de cálcio ajudam a regular a bagunça.
Reduzir histamina
Estrogênio estimula a degranulação de mastócitos, enquanto a progesterona tem efeito estabilizador. Em pacientes com lipedema, a histamina aumenta a permeabilidade dos vasos sanguíneos, o que agrava o inchaço (edema) e a inflamação, além de intensificar a dor característica da condição. Além disso, existe um ciclo vicioso onde o estrogênio estimula a liberação de histamina, e a própria histamina sinaliza ao corpo para produzir mais estrogênio, piorando o quadro clínico.
Os mastócitos são "sentinelas" do sistema imunológico. No lipedema, essas células parecem estar em estado de alerta constante, liberando não apenas histamina, mas também citocinas pró-inflamatórias. Essa liberação contínua contribui para a fibrose (endurecimento) do tecido gorduroso e para a hipersensibilidade ao toque, sintoma muito comum no lipedema.
A nutrição desempenha um papel crucial no controle da carga de histamina. Estratégias que visam reduzir a ingestão de alimentos "liberadores" de histamina ou ricos nela podem trazer alívio rápido.
Quercetina: Um suplemento natural frequentemente recomendado para estabilizar os mastócitos e reduzir a liberação de histamina.
Enzima DAO: Em alguns casos, a suplementação da enzima Diamina Oxidase (DAO) ajuda a processar a histamina vinda da alimentação.
Precisa de ajuda? Marque aqui sua consulta de nutrição online.
Ciências ômicas e lipedema
Como o lipedema é uma doença complexa e frequentemente mal compreendida, a abordagem "tamanho único" falha. Não há terapia medicamentosa específica comprovada. Dieta, exercício, compressão e cirurgia têm indicações claras e limitações bem definidas.
Enquanto a genômica olha para o que pode acontecer, a metabolômica olha para o que está acontecendo agora. Ela estuda os metabólitos (pequenas moléculas como açúcares, lipídios e aminoácidos) no sangue ou no tecido.
A ciência de precisão utiliza a genômica e a metabolômica para entender por que o tecido adiposo de pacientes com lipedema se comporta de forma diferente da gordura comum. Dentro desse cenário, surge um dado relevante para a prática clínica. Alexandre et al., 2023, demonstraram que aproximadamente 61% das pacientes com lipedema apresentam os haplótipos HLA-DQ2 e ou HLA-DQ8, os mesmos associados à Doença Celíaca. O sistema HLA é central na regulação imunológica e esses polimorfismos estão associados a maior ativação inflamatória.
O estudo identificou prevalência significativamente maior desses haplótipos em pacientes com lipedema quando comparadas à população geral, sugerindo uma possível interface entre genética imunológica, inflamação crônica e expressão clínica do lipedema.
O artigo não afirma causalidade, mas a pesquisa sugere um potencial benefício da retirada do glúten em pacientes HLA-DQ2 ou DQ8 positivos, como estratégia para redução de carga inflamatória e alívio sintomático. A individualização clínica e interpretação genética adequada é muito importante. Tenho um vídeo no YouTube chamado "A genética do lipedema". Muitos outros genes também estão envolvidos.
Esse é o ponto onde muitos profissionais erram. Aplicam protocolos únicos ignorando completamente a genética por não saberem interpretá-la. Para profissionais da estética, saúde e reabilitação, o lipedema exige um novo nível de raciocínio clínico. Genética não é diagnóstico, mas é ferramenta de decisão É exatamente isso que o Curso de Genômica Visual entrega. Capacitação para interpretar polimorfismos, entender risco inflamatório, modular intervenções nutricionais e estéticas com base biológica, não em achismo.
No exame de metabolômica é comum alteração da via de piruvato - piruvato alto, acido acetico baixo no lipedema (disfunção mitocondrial). É o que mostrou o estudo de Kempa et al., (2023). O grupo de estudo (n = 25) foi composto por mulheres diagnosticadas com lipedema. O grupo controle foi formado por 25 mulheres magras e 25 mulheres obesas, ambas pareadas por idade. Nas pacientes com lipedema, observaram-se alterações significativas nos parâmetros metabólicos.
📊 Principais achados
Histidina e fenilalanina: níveis mais baixos em pessoas com lipedema comparado aos grupos controle.
Ácido pirúvico: mais elevado no grupo com lipedema.
Outros metabólitos: leucina diminuiu (em comparação com obesos), glicina, glutamina, ácido acético, lactato diminutos; glicose maior em lipedema vs grupo magro.
Perfis lipídicos
Parâmetros clássicos (colesterol total, LDL “geral”, etc.): sem diferença significativa entre lipedema vs controles.
Alterações em subfrações específicas: aumento do triglicerídeos no LDL-6, redução de lipídios no LDL-2 (colesterol, fosfolipídeos, triglicerídeos livres) comparado ao grupo magro.
O estudo mostra que há perfis metabólicos e lipídicos distintos no lipedema, além dos efeitos do peso corporal. Ainda assim, mais estudos são necessários: amostras maiores, protocolos padronizados, verificação se essas alterações são consistentes em diferentes populações/geografias. Aprenda a interpretar exames metabolômicos.