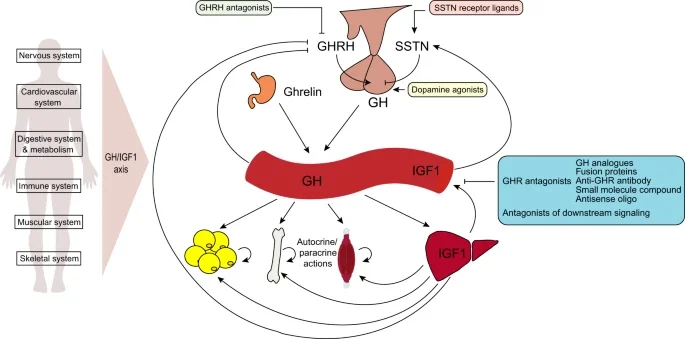
Qualquer intervenção deve considerar o eixo hipotálamo-hipófise-IGF-1.
Queda da GH com o envelhecimento
A partir da terceira década de vida ocorre redução progressiva da secreção pulsátil, fenómeno frequentemente denominado somatopausa.
Mecanismos envolvidos:
Redução da secreção de GHRH
Aumento relativo da somatostatina
Alterações do sono profundo
Aumento da adiposidade visceral
Redução da amplitude dos pulsos hormonais
A diminuição é fisiológica e gradual.
Consequências da redução
1. Alterações na composição corporal
Aumento de massa gorda, especialmente visceral
Redução de massa muscular
Diminuição de força e desempenho funcional
2. Metabolismo
3. Sistema ósseo
4. Função física global
Redução de capacidade regenerativa
Recuperação mais lenta após exercício
Diminuição da performance
Intervenções sobre sono, exercício e estado energético podem atenuar parcialmente a redução funcional associada à idade.
Estratégias Naturais para Otimizar a Secreção de Hormona de Crescimento
A secreção de GH é pulsátil, com pico predominante durante o sono profundo. A modulação fisiológica do eixo hipotálamo–hipófise pode ser estimulada por intervenções comportamentais consistentes.
1. Sono como principal determinante 💤
A maior libertação ocorre durante o sono de ondas lentas. Privação de sono reduz amplitude dos pulsos e altera o eixo neuroendócrino.
Estratégias:
A qualidade do sono tem impacto superior à maioria das intervenções isoladas.
2. Exercício físico de alta intensidade 🏋️
O estímulo metabólico é o principal indutor agudo. Treino resistido com:
HIIT promove aumento transitório através de elevação de lactato e catecolaminas. O efeito é dependente de carga, densidade e recuperação adequada.
Exercício aeróbio (10 a 20 minutos ao dia) faz pico que se mantém por 2 horas. É necessário nível de intensidade próximo ao limiar de anaerobiose para o estímulo de GH.
3. Redução de adiposidade visceral
A gordura abdominal está associada a menor secreção pulsátil. Mecanismos envolvidos:
A diminuição de massa gorda melhora a responsividade hipofisária.
4. Estratégias nutricionais 🍽️
Controle da insulina
A insulina elevada inibe a secreção de GH. Dietas com menor carga glicémica e controlo do excesso calórico favorecem o padrão pulsátil. Evitar açúcares.
Jejum intermitente
Períodos prolongados sem ingestão alimentar podem aumentar secreção de GH, principalmente por redução de insulina e aumento de lipólise.
Proteína adequada
Evitar déficits prolongados que comprometam massa magra e função metabólica.
Suplementação
Para aumentar IGF1 é importante que não faltem calorias, aminoácidos, cálcio, vitaminas, zinco, selênio, magnésio, potássio. A niacina (vitamina B3) atua como um secretagogo, aumentando a secreção de GH quando usado na dose de 0,2 a 1g ao dia, à noite, especialmente em indivíduos abaixo de 40 anos. Não eficaz em obesos, por alterações do eixo somatotrófico, hiperinsulinemia, menor grelina basal e aumento da somatostatina. Melatonina em dose baixa (0,21 a 0,5 mg) também atua como secretagogo.
Arginina (7 a 12 g), uma hora antes do exercício físico ou antes de deitar aumenta GH em jovens (abaixo dos 35 anos, principalmente). Não deve ser usado em pacientes com herpes pois a arginina favorece a replicação viral. Quem tem herpes deve usar lisina (500mg, duas vezes ao dia), que também estimula GH.
Glutamina (2g antes de deitar) também estimula a secreção de GH, principalmente até os 60 anos. Não usar em pacientes com linfoma e leucemia. Quem não puder usar ou agitar demais com glutamina pode usar glicina, que também estimula GH (0,5 a 1,0g ao dia, antes do exercício físico ou antes de deitar).
5. Gestão do stress metabólico
Estímulos agudos controlados podem aumentar a libertação hormonal:
O efeito depende de equilíbrio entre estímulo e recuperação.
6. Micronutrientes em contexto de deficiência
Deficiências podem comprometer o eixo hormonal. Vitamina D, zinco e magnésio devem ser avaliados quando clinicamente indicado. Correção de carências tende a normalizar a função fisiológica, sem exceder valores supra fisiológicos.
Intervenções comportamentais sustentáveis produzem efeitos fisiológicos mais consistentes do que estratégias pontuais. A regulação do eixo neuroendócrino responde primariamente ao equilíbrio energético, estímulo muscular e integridade do sono.
E o uso do hormônio do crescimento? Existem indicações médicas específicas, baseadas em deficiência comprovada, como por exemplo, deficiência genética em crianças, caquexia associada ao HIV e problemas hipofisários.
Atualmente o GH também é usado por médicos que fazem reposição hormonal para redução de danos associados ao envelhecimento. Contudo, é importante lembrar que GH reduz cortisol e não deve ser usado em quem já tem níveis baixos. Além disso, antes do uso de GH o estilo de vida deve ser melhorado, exames feitos e os demais hormônios devem estar ajustados.
O hipotireoidismo, por exemplo, precisa ser corrigido antes de uso de GH, pois T3 estimula IGF1. GH não funciona bem sem T3 corrigida. Estrogênios orais e cortisol em altas doses inibem secreção de GH. Sempre converse com um endocrinologista, caso existam dúvidas em relação à melhor conduta para seu caso.