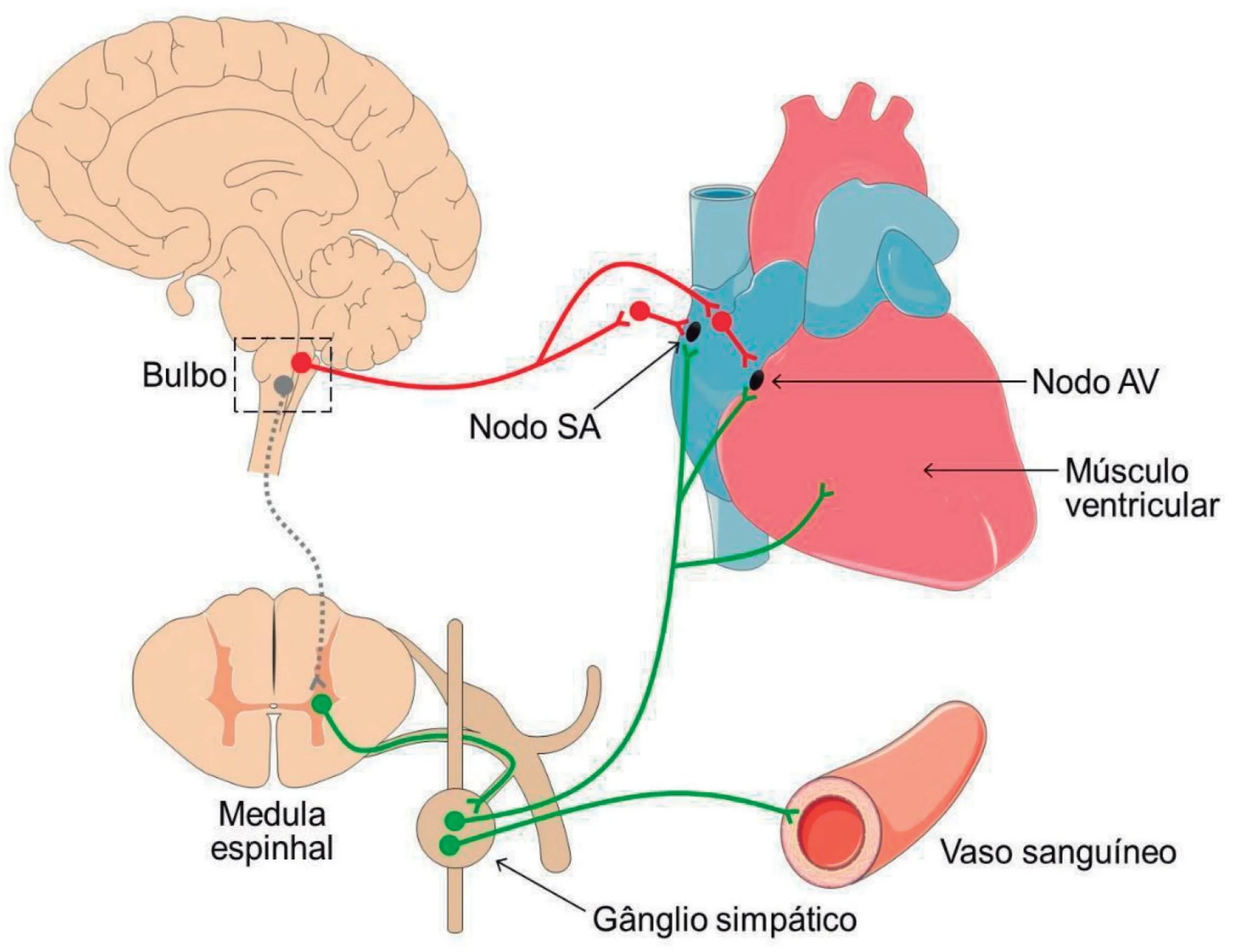
Disautonomia é um termo geral para alterações no funcionamento do sistema nervoso autônomo. Sistema nervoso autônomo (SNA) é isso: funciona no automático: função do coração, das pupilas dos olhos, das glândulas. Assim, o SNA é responsável por regular funções involuntárias como frequência cardíaca, pressão arterial, digestão, temperatura corporal e sudorese.
Quando esse sistema perde a capacidade de ajustar o organismo às demandas do corpo, surgem sintomas em múltiplos sistemas. Às vezes o paciente acha que está com hipoglicemia, come açúcar, banana, doce, mel sem nenhuma melhoria. Porque não é falta de comida. Outros pacientes acabam no psiquiatra, são diagnosticados com transtorno de ansiedade, síndrome do pânico, medicados, ainda sem melhorias. Porque não é isso, mesmo que o gatilho tenha sido trauma, estresse.
Principais sintomas de disautonomia
A desautonomia não é uma doença, mas um conjunto de manifestações que afeta todos os sistemas. Por isso, o paciente é poliqueixoso.
Cardiovasculares
Taquicardia em repouso ou ao levantar
Queda de pressão ao levantar (hipotensão ortostática)
Sensação de desmaio ou pré-síncope
Palpitações
Intolerância ao exercício
Síndrome de taquicardia postural ortostática
* Pode ser necessário o uso de medicação para melhoria do retorno venoso (como midodrina), se esta for uma questão - converse com um cardiologista.
Neurológicos
Tontura frequente (mais frequente no POTS)
“Brain fog” (dificuldade de concentração e memória)
Cefaleia
Fadiga intensa e persistente
Sensibilidade à luz ou ruído
Gastrointestinais
Náuseas
Saciedade precoce
Distensão abdominal
Obstipação ou diarreia
Digestão lenta (gastroparesia)
Termorregulação e pele
Intolerância ao calor ou ao frio
Sudorese excessiva ou ausente
Mãos e pés frios
Alterações de cor da pele
Outros sintomas frequentes
Ansiedade ou sensação de “alarme interno”
Alterações do sono
Tremores
Visão turva ao levantar
Fraqueza muscular
O conjunto de sintomas pode variar entre pacientes, pois existem pacientes com mais sobreposição do sistema simpático e outros do sistema parassimpático.
Principais causas de disautonomia
A disautonomia pode ser primária (doença do sistema nervoso autónomo) ou secundária a outras condições.
1. Condições autoimunes
O sistema imunitário pode atacar estruturas do sistema nervoso autónomo.
Exemplos:
Lúpus Eritematoso Sistémico
Síndrome de Sjögren
Doença Celíaca
Tireoidite de Hashimoto
Tireoide controla muitos genes
Repor hormônios da tireoide pode melhorar os sintomas da disautonomia
Cortisol suprime TRH → TSH → reduz T3/T4. A redução de hormônios tireoidianos leva a:
diminuição do tônus simpático
lentificação da frequência cardíaca e da pressão arterial
intolerância ortostática
fadiga autonômica
2. Infecções
Algumas infecções podem desencadear disautonomia pós-infecciosa.
Exemplos:
COVID-19
Doença de Lyme
Mononucleose
3. Doenças metabólicas
Alterações metabólicas podem danificar nervos autonómicos.
Exemplos:
Diabetes Mellitus
Amiloidose
4. Distúrbios neurológicos degenerativos
Doença de Parkinson
Atrofia de Múltiplos Sistemas
5. Alterações do tecido conjuntivo
Pessoas com hipermobilidade podem apresentar disautonomia.
Exemplo:
Síndrome de Ehlers-Danlos
6. Outras causas
trauma craniano ou lesão medular
trauma emocional - recalibra o alarme do corpo. O sistema simpático entra em luta e fuga mais facilmente. O tônus parassimpático fica mais enfraquecido
deficiência de micronutrientes (B1, B2, B12) - ideal avaliar por exames metabolômicos
neuropatias periféricas
toxicidade medicamentosa;
descondicionamento físico prolongado
estresse crônico
Cortisol suprime TRH → TSH → T3/T4
Situações clínicas em que a disautonomia é comum
pós-viral
síndrome de fadiga crônica (Encefalomielite Miálgica/Síndrome da Fadiga Crônica)
hipermobilidade articular
doenças autoimunes
estados inflamatórios crônicos
Sinais clínicos que levantam suspeita
piora dos sintomas ao ficar em pé
melhora ao deitar
taquicardia inexplicada
fadiga desproporcional ao esforço
intolerância ao calor
Teste caseiro para disautonomia
Teste simples para avaliar a recuperação da frequência cardíaca
Permaneça em repouso por 2 minutos
Faça 15 agachamentos
Meça a frequência cardíaca imediatamente após terminar
Aguarde 1 minuto e meça novamente
Espere mais 1 minuto e repita a medição
Como interpretar
Observe quanto a frequência cardíaca diminuiu após 1 minuto de recuperação
Queda menor que 12 batimentos por minuto: resultado desfavorável. Pode indicar baixo tônus vagal.
Queda entre 12 e 20 batimentos por minuto: zona intermediária, sugere possível risco
Queda maior que 20 batimentos por minuto: resposta possivelmente adequada
A redução da frequência cardíaca após o esforço é mediada principalmente pelo sistema nervoso parassimpático. Quando, após um minuto de recuperação, a frequência cardíaca permanece elevada, isso pode sugerir um desequilíbrio do sistema nervoso autonômico.
Importante: este é apenas um teste caseiro de triagem e não substitui avaliação médica.
Diagnóstico médico da disautonomia
História (sintomas)
Exame físico
Exames laboratoriais
hemograma, ferro, ferritina
função tireoidiana (TSH, T4 livre, anticorpos)
enzimas do fígado
cortisol e eixo HPA
Cortisol é hormônio de luta e fuga
DHEA (quanto mais cortisol, em geral, menos DHEA)
DHEA é hormônio de recuperação
Dosar sulfato de DHEA (S-DHEA ideal: >100)
Aumenta libido
Estimula BDNF
Aumenta aldosterona e melhora a pressão arterial
glicemia e eletrólitos
vitamina B12, folato (ver exane genético MTHFR), vitamina D (ver exame genético VDR)
Testes funcionais
Tilt test (mesa inclinada): avalia resposta cardiovascular à mudança de postura; diagnóstico de POTS ou hipotensão ortostática. Não identifica outros tipos de desautonomia.
Teste de respiração profunda (deep breathing): avalia variabilidade da frequência cardíaca, refletindo tônus vagal.
Valsalva maneuver: avalia reflexos autonômicos cardíacos e vasculares.
Teste de sudorese (QSART ou sweat test): avalia função simpática colinérgica.
Monitorização ambulatorial de pressão e frequência cardíaca: identifica flutuações anormais ao longo do dia.
Eliminação de sódio de 24h na urina.
Tratamento
Cuidar da tireoide
Adequada hidratação
Adequado consumo de sódio
Reabilitação autonômica (fisioterapia específica com exercícios e treino postural para melhorar o equilíbrio interno do corpo).
Depois, aumentar atividade física
Reduzir a inflamação
Gerir estresse, zelo emocional
Tomar sol pela manhã
Dormir cedo
Macronutrientes e calorias adequadas
Suplementação adequada e individualizada de acordo com o caso dos pacientes
Tirar o café para reduzir cortisol (ou substituir por café descafeinado) - especialmente se houver alteração genética de CYP1A2