O hormônio do crescimento é secretado de forma pulsátil pela hipófise anterior e atua principalmente através do eixo GH–IGF-1. Tem papel central em:
1. Composição corporal
Estimula síntese proteica
Promove manutenção de massa magra
Favorece lipólise
Reduz acumulação de gordura visceral
2. Metabolismo energético
Aumenta mobilização de ácidos gordos
Modula sensibilidade à insulina
Participa na adaptação ao jejum e ao exercício
3. Integridade estrutural
Estimula crescimento e remodelação óssea
Participa na manutenção de cartilagem
Contribui para reparação tecidual
4. Função cardiovascular
Influencia perfil lipídico
Atua na função endotelial
Contribui para composição corporal favorável ao risco metabólico
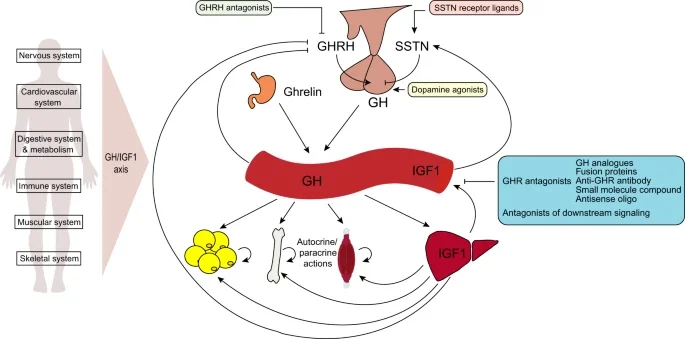
Regulação de GH
GH é regulado por:
GHRH
Somatostatina
Grelina
Estado energético
Sono
Insulina
IGF-1 por feedback negativo
Qualquer intervenção deve considerar o eixo hipotálamo-hipófise-IGF-1.
Queda da GH com o envelhecimento
A partir da terceira década de vida ocorre redução progressiva da secreção pulsátil, fenómeno frequentemente denominado somatopausa.
Mecanismos envolvidos:
Redução da secreção de GHRH
Aumento relativo da somatostatina
Alterações do sono profundo
Aumento da adiposidade visceral
Redução da amplitude dos pulsos hormonais
A diminuição é fisiológica e gradual.
Consequências da redução
1. Alterações na composição corporal
Aumento de massa gorda, especialmente visceral
Redução de massa muscular
Diminuição de força e desempenho funcional
2. Metabolismo
Maior resistência à insulina
Pior perfil lipídico
Maior risco de síndrome metabólica
3. Sistema ósseo
Redução da densidade mineral óssea
Maior risco de fragilidade estrutural
4. Função física global
Redução de capacidade regenerativa
Recuperação mais lenta após exercício
Diminuição da performance
Intervenções sobre sono, exercício e estado energético podem atenuar parcialmente a redução funcional associada à idade.
Estratégias Naturais para Otimizar a Secreção de Hormona de Crescimento
A secreção de GH é pulsátil, com pico predominante durante o sono profundo. A modulação fisiológica do eixo hipotálamo–hipófise pode ser estimulada por intervenções comportamentais consistentes.
1. Sono como principal determinante 💤
A maior libertação ocorre durante o sono de ondas lentas. Privação de sono reduz amplitude dos pulsos e altera o eixo neuroendócrino.
Estratégias:
7 a 9 horas por noite
Regularidade do horário
Redução de luz intensa à noite
Ambiente escuro e silencioso
A qualidade do sono tem impacto superior à maioria das intervenções isoladas.
2. Exercício físico de alta intensidade 🏋️
O estímulo metabólico é o principal indutor agudo. Treino resistido com:
Grandes grupos musculares
Intensidade moderada a elevada
Intervalos curtos
HIIT promove aumento transitório através de elevação de lactato e catecolaminas. O efeito é dependente de carga, densidade e recuperação adequada.
Exercício aeróbio (10 a 20 minutos ao dia) faz pico que se mantém por 2 horas. É necessário nível de intensidade próximo ao limiar de anaerobiose para o estímulo de GH.
3. Redução de adiposidade visceral
A gordura abdominal está associada a menor secreção pulsátil. Mecanismos envolvidos:
Hiperinsulinemia crônica
Alteração do eixo somatotrófico
Inflamação de baixo grau
A diminuição de massa gorda melhora a responsividade hipofisária.
4. Estratégias nutricionais 🍽️
Controle da insulina
A insulina elevada inibe a secreção de GH. Dietas com menor carga glicémica e controlo do excesso calórico favorecem o padrão pulsátil. Evitar açúcares.
Jejum intermitente
Períodos prolongados sem ingestão alimentar podem aumentar secreção de GH, principalmente por redução de insulina e aumento de lipólise.
Proteína adequada
Evitar déficits prolongados que comprometam massa magra e função metabólica.
Suplementação
Para aumentar IGF1 é importante que não faltem calorias, aminoácidos, cálcio, vitaminas, zinco, selênio, magnésio, potássio. A niacina (vitamina B3) atua como um secretagogo, aumentando a secreção de GH quando usado na dose de 0,2 a 1g ao dia, à noite, especialmente em indivíduos abaixo de 40 anos. Não eficaz em obesos, por alterações do eixo somatotrófico, hiperinsulinemia, menor grelina basal e aumento da somatostatina. Melatonina em dose baixa (0,21 a 0,5 mg) também atua como secretagogo.
Arginina (7 a 12 g), uma hora antes do exercício físico ou antes de deitar aumenta GH em jovens (abaixo dos 35 anos, principalmente). Não deve ser usado em pacientes com herpes pois a arginina favorece a replicação viral. Quem tem herpes deve usar lisina (500mg, duas vezes ao dia), que também estimula GH.
Glutamina (2g antes de deitar) também estimula a secreção de GH, principalmente até os 60 anos. Não usar em pacientes com linfoma e leucemia. Quem não puder usar ou agitar demais com glutamina pode usar glicina, que também estimula GH (0,5 a 1,0g ao dia, antes do exercício físico ou antes de deitar).
5. Gestão do stress metabólico
Estímulos agudos controlados podem aumentar a libertação hormonal:
Exercício intenso
Exposição ao frio
Situações de demanda energética elevada
O efeito depende de equilíbrio entre estímulo e recuperação.
6. Micronutrientes em contexto de deficiência
Deficiências podem comprometer o eixo hormonal. Vitamina D, zinco e magnésio devem ser avaliados quando clinicamente indicado. Correção de carências tende a normalizar a função fisiológica, sem exceder valores supra fisiológicos.
Intervenções comportamentais sustentáveis produzem efeitos fisiológicos mais consistentes do que estratégias pontuais. A regulação do eixo neuroendócrino responde primariamente ao equilíbrio energético, estímulo muscular e integridade do sono.
E o uso do hormônio do crescimento? Existem indicações médicas específicas, baseadas em deficiência comprovada, como por exemplo, deficiência genética em crianças, caquexia associada ao HIV e problemas hipofisários.
Atualmente o GH também é usado por médicos que fazem reposição hormonal para redução de danos associados ao envelhecimento. Contudo, é importante lembrar que GH reduz cortisol e não deve ser usado em quem já tem níveis baixos. Além disso, antes do uso de GH o estilo de vida deve ser melhorado, exames feitos e os demais hormônios devem estar ajustados.
O hipotireoidismo, por exemplo, precisa ser corrigido antes de uso de GH, pois T3 estimula IGF1. GH não funciona bem sem T3 corrigida. Estrogênios orais e cortisol em altas doses inibem secreção de GH. Sempre converse com um endocrinologista, caso existam dúvidas em relação à melhor conduta para seu caso.