O estudo COSMOS-Mind investigou os efeitos do extrato de cacau e de um suplemento multivitamínico-mineral (MVM) na cognição de adultos mais velhos ao longo de três anos. O COSMOS-Mind testou se a administração diária de extrato de cacau (contendo 500 mg/dia de flavanóis) versus placebo e um multivitamínico-mineral comercial (MVM) versus placebo melhorou a cognição em mulheres e homens mais velhos após 3 anos de uso.
Um total de 2.262 participantes foram inscritos (idade média = 73 anos; 60% mulheres; 89% brancos não hispânicos) e 92% completaram a linha de base e pelo menos uma avaliação anual. Enquanto o extrato de cacau não apresentou impacto significativo na função cognitiva, a suplementação diária com MVM resultou em melhorias na cognição global, memória episódica e função executiva. Esses benefícios foram mais evidentes em participantes com histórico de doenças cardiovasculares. Os resultados sugerem que o uso diário de MVM pode ser uma estratégia eficaz para proteger a função cognitiva em idosos, embora sejam necessários estudos adicionais para confirmar essas descobertas em populações mais diversificadas e para entender os mecanismos subjacentes aos efeitos observados.
A suplementação diária de multivitamínico-mineral (MVM) por 3 anos melhorou a cognição global, a memória episódica e a função executiva em idosos (Baker et al., 2022).
Uma revisão avaliou o uso da curcumina em pacientes com Alzheimer. Os estudos revisados mostraram que a curcumina tem potencial para reduzir a formação de placas β-amiloides, diminuir a neuroinflamação e o estresse oxidativo, além de melhorar déficits cognitivos em modelos animais de DA. Em modelos animais, a curcumina ajudou a mitigar os efeitos negativos da privação de sono, como déficits de memória e alterações estruturais no córtex pré-frontal medial (Akkol et al., 2022).
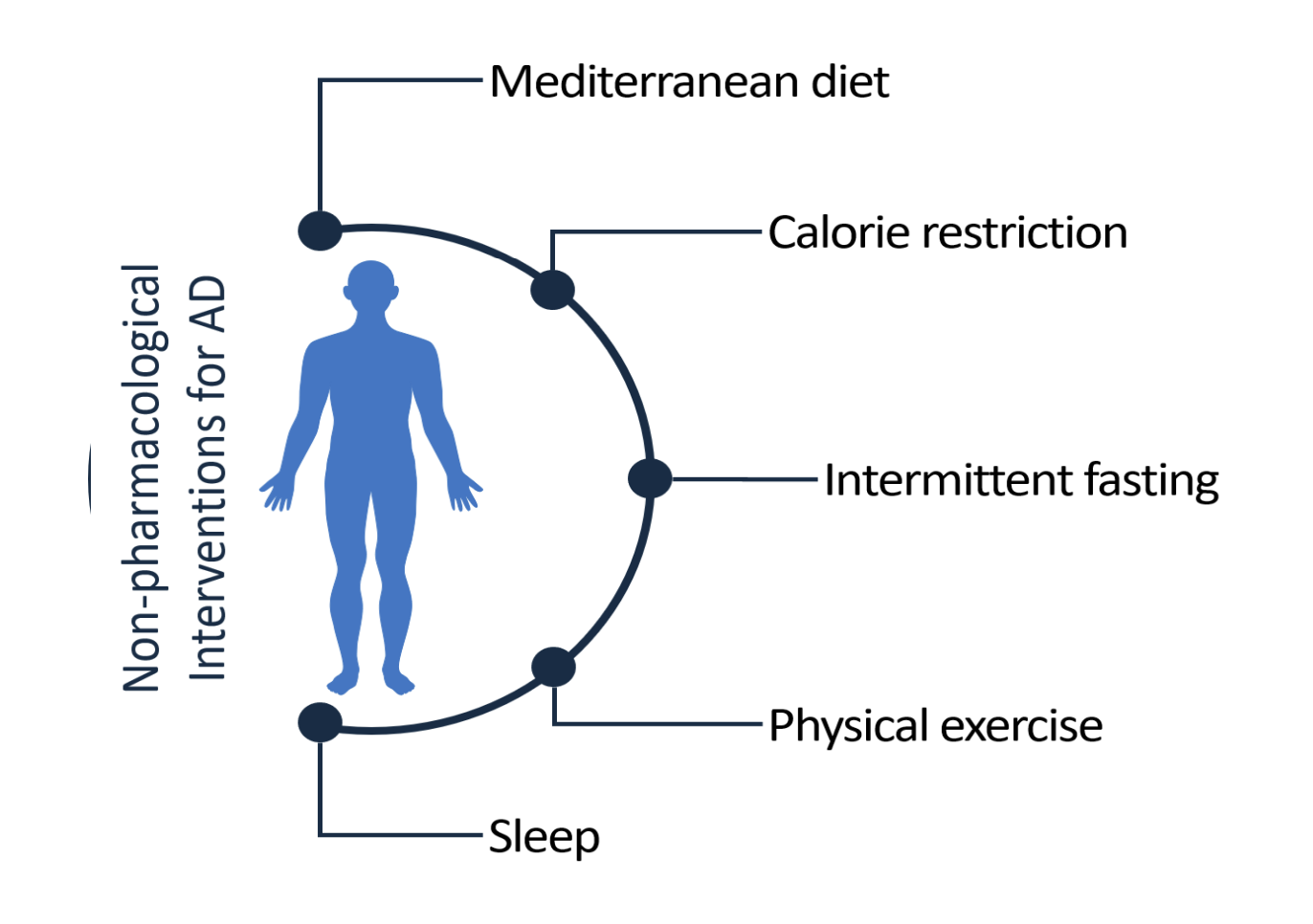
Outras intervenções para o Alzheimer incluem dieta mediterrânea, atividade física, restrição calórica, jejum intermitente e sono adequado. O uso da melatonina é uma possibilidade interessante.
Plascencia_Villa, & Perry, 2021
A melatonina desempenha um papel significativo no tratamento e gerenciamento da doença de Alzheimer (DA) por meio de vários mecanismos:
Efeitos neuroprotetores: Foi demonstrado que a melatonina protege as células neuronais da toxicidade mediada por beta-amiloide (Aβ), que é um fator-chave na patologia da DA. Ela inibe a geração de Aβ e interrompe a formação de fibrilas amiloides, contribuindo para suas propriedades neuroprotetoras (Lin et al., 2013).
Regulação da produção e depuração de Aβ: A melatonina modula o equilíbrio da produção e depuração de Aβ no cérebro, reduzindo potencialmente a deposição de Aβ e a neurotoxicidade. Ela afeta a expressão e a função da secretase, inibindo o processamento amiloidogênico da proteína precursora de amiloide (APP) (Li et al., 2020).
Melhoria da função cognitiva: Ensaios clínicos indicam que a suplementação de melatonina pode melhorar a qualidade do sono e a função cognitiva em pacientes com DA, abordando sintomas como o pôr do sol e o declínio cognitivo (Li et al., 2020).
Atenuação da hiperfosforilação de Tau: descobriu-se que a melatonina reduz a hiperfosforilação de tau, outro aspecto crítico da patologia da DA, regulando vias de sinalização específicas [3].
Regulação do ritmo circadiano: como reguladora dos ritmos circadianos, a melatonina ajuda a mitigar as interrupções circadianas que são frequentemente associadas a doenças neurodegenerativas, apoiando assim a saúde geral do cérebro (Hossain et al, 2019).
Propriedades anti-inflamatórias e antioxidantes: a melatonina exibe efeitos anti-inflamatórios e antioxidantes, que são benéficos na redução do estresse oxidativo e da inflamação associados à progressão da DA (Shen et al., 2022).
Minerais e o cérebro
Plascencia_Villa, & Perry, 2021
Pessoas anêmicas possuem muita dificuldade de raciocínio. Mas não dá para sair suplementando sem acompanhamento dos exames de sangue. Afinal, ferro em excesso também é prejudicial. O mesmo raciocínio vale para outros minerais. Tanto a falta quanto o excesso destes elementos aceleram o processo de lesão neuronal.
Cobre e ferro em excesso aumentam a produção de radicais livres. Cálcio em excesso nos neurônio contribuem para a toxicidade glutamatérgica e morte neuronal.
A ferroptose é um tipo de morte celular programada dependente de ferro e caracterizada pelo acúmulo de peroxidação lipídica. Evidências sugerem que essa via está envolvida na patogênese da doença de Alzheimer (DA), pois o cérebro dos pacientes apresenta desregulação do metabolismo do ferro, estresse oxidativo exacerbado e dano lipídico.
Estratégias para combater a ferroptose na doença de Alzheimer:
Quelantes de ferro: Reduzem o excesso de ferro livre, limitando a peroxidação lipídica. Exemplo:
Deferoxamina: já testada em modelos de Alzheimer com efeitos neuroprotetores.
Antioxidantes e inibidores da peroxidação lipídica: Protegem contra o estresse oxidativo. Exemplos:
Vitamina E (α-tocoferol): antioxidante natural que reduz a oxidação lipídica.
Liproxstatina-1: inibidor específico da ferroptose.
Ativação da via do glutationa peroxidase 4 (GPX4): Esta enzima neutraliza os lipídios oxidados e protege contra a ferroptose. Estratégias incluem:
Reposição de glutationa (GSH) por precursores como N-acetilcisteína (NAC).
Selenoproteínas, como a própria GPX4, podem ser estimuladas com suplementação de selênio.
Modulação da homeostase do ferro: Controle dos transportadores e proteínas reguladoras do ferro:
Regulação da transferrina e da ferroportina para equilibrar a captação e exportação de ferro no cérebro.
Redução da ferritina excessiva, que pode liberar ferro catalítico tóxico.
Flavonoides:
Baicalina: flavonoide com propriedades antioxidantes e ferroptose-inibitórias. Fontes:
Scutellaria baicalensis (Raiz de Escutelária chinesa) → Fonte mais rica, usada na medicina tradicional chinesa.
Scutellaria lateriflora (Escutelária americana) → Contém baicalina, mas em menor quantidade.
Oroxylum indicum (Árvore Trombeta-da-Índia) → Rica em baicalina e outros flavonoides.
Scutellaria barbata (Ban Zhi Lian) → Usada na medicina herbal chinesa por suas propriedades antioxidantes.
Quercetina (cebola, maçã, uvas, chá-preto) → Um dos mais potentes quelantes naturais de ferro, reduzindo sua biodisponibilidade e prevenindo o estresse oxidativo.
Kaempferol (brócolis, chá-verde, couve) → Forma complexos estáveis com ferro, ajudando a reduzir sua toxicidade.
Epigalocatequina galato (EGCG) (chá-verde) → Sequestra ferro livre, impedindo a formação de radicais livres e inibindo a ferroptose.
Catequina (chá-verde, chocolate amargo) → Tem efeito antioxidante e capacidade moderada de quelar ferro.
Luteolina (salsinha, aipo, tomilho) → Atua na regulação do metabolismo do ferro e tem propriedades anti-inflamatórias.
Apigenina (camomila, salsa, aipo) → Reduz o estresse oxidativo e forma complexos com ferro.
Genisteína e Daidzeína (soja e derivados) → Moduladores do metabolismo do ferro, reduzindo sua absorção excessiva.
Cianidina e delfinidina (frutas vermelhas, como mirtilo, amora e uva-roxa) → Quelam ferro e protegem contra danos oxidativos.
PRECISA DE AJUDA? MARQUE AQUI SUA CONSULTA DE NUTRIÇÃO ONLINE
APRENDA MAIS NA PLATAFORMA T21.VIDEO