As doenças cardiometabólicas (DCMs), como diabetes tipo 2, hipertensão e aterosclerose, são caracterizadas por distúrbios metabólicos e inflamação crônica de baixo grau. Estudos recentes sugerem que a ativação de uma resposta inflamatória chamada metaflamação (ou metainflamação) desempenha um papel central nesse processo. A metaflamação é desencadeada por DAMPs (Damage-Associated Molecular Patterns), moléculas liberadas por células danificadas ou sob estresse, que ativam o sistema imunológico e promovem inflamação.
DAMPs: Metabólitos perigosos que sinalizam dano
Os DAMPs (Danger-associated metabolites) são metabólitos produzidos pelo organismo ou pela microbiota intestinal em resposta a estressores metabólicos, como dietas desequilibradas, obesidade, resistência à insulina e dislipidemia. Esses metabólitos atuam como sinais de perigo que ativam o sistema imunológico, desencadeando uma cascata inflamatória que pode levar à metaflamação.
Metaflamação: Uma resposta imunológica adaptativa que se torna patológica
A metaflamação é uma forma de inflamação crônica de baixo grau que ocorre em tecidos metabolicamente estressados, como o tecido adiposo visceral. Diferente da inflamação clássica, a metaflamação é caracterizada por uma ativação persistente do sistema imunológico, mesmo na ausência de infecção ou lesão evidente. Ela está associada a várias condições, incluindo obesidade, síndrome metabólica, diabetes tipo 2 e doenças cardiovasculares.
Papel dos DAMPs nas DCMs
Os DAMPs desempenham um papel crucial na iniciação e manutenção da metaflamação. Eles ativam células do sistema imunológico, como macrófagos, através de receptores como os TLRs (Toll-like receptors), levando à produção de citocinas pró-inflamatórias, como TNF-α, IL-6 e IL-1β. Essa ativação contínua contribui para a resistência à insulina, disfunção endotelial e aumento do risco de eventos cardiovasculares.
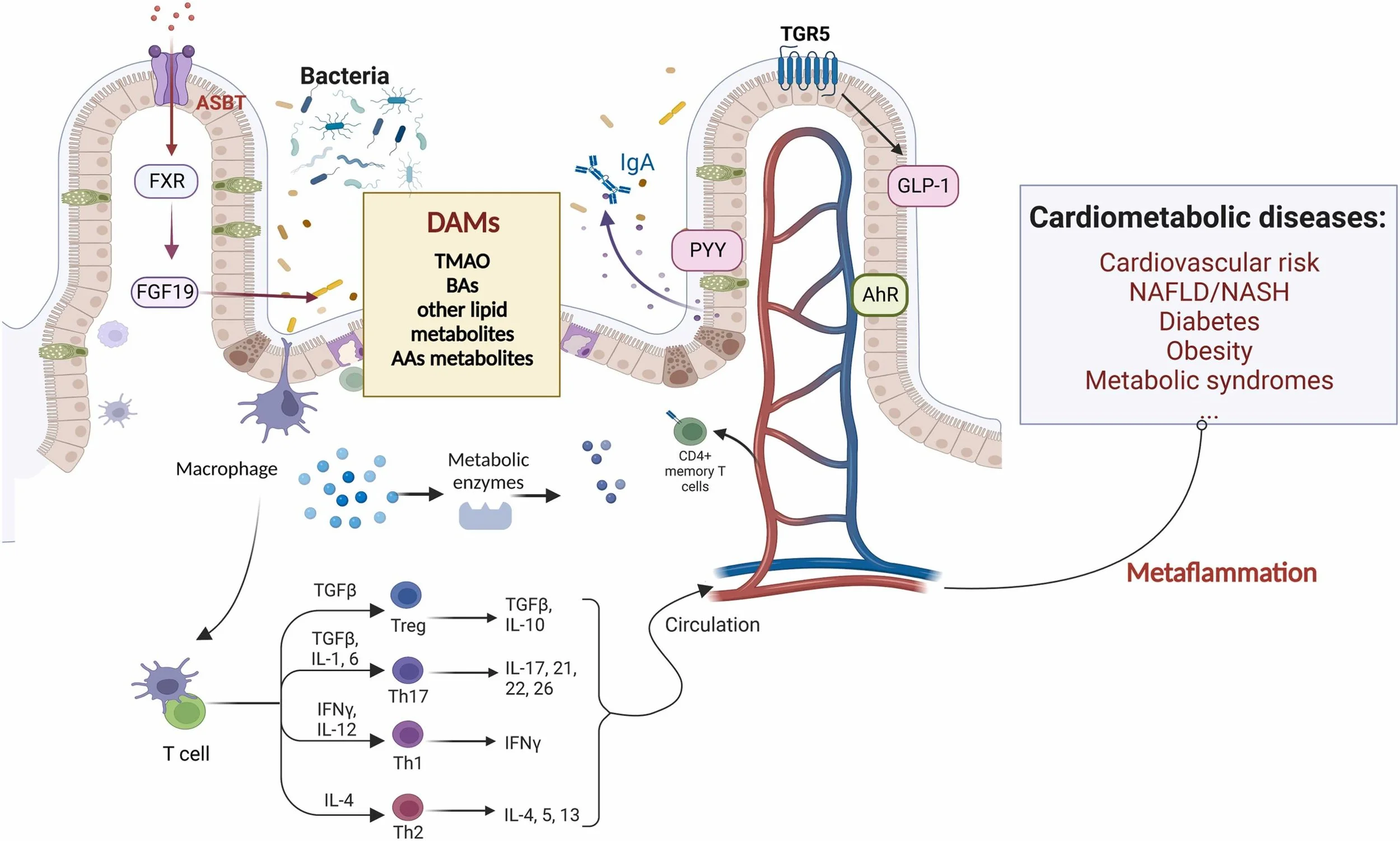
O papel do intestino na metaflamação
O intestino não é apenas um órgão digestivo: ele é um centro metabólico e imunológico que influencia diretamente a inflamação sistêmica e o risco de doenças cardiometabólicas (DCMs). A microbiota intestinal — o conjunto de trilhões de microrganismos que habitam o intestino — desempenha um papel crítico nesse processo.
Produção de DAMPs pela microbiota
Alterações na microbiota intestinal (disbiose), muitas vezes causadas por dietas ricas em açúcares refinados e gorduras saturadas, podem aumentar a produção de DAMPs microbianos. Esses DAMPs ativam o sistema imunológico intestinal, desencadeando uma inflamação local que pode se tornar sistêmica, contribuindo para a metaflamação.
Permeabilidade intestinal (“intestino permeável”)
Estresse metabólico, excesso de gordura e toxinas alimentares podem comprometer a barreira intestinal, permitindo que DAMPs e endotoxinas (como LPS) entrem na circulação. Essa translocação ativa macrófagos e outras células imunes em tecidos periféricos, como fígado, tecido adiposo e vasos sanguíneos, promovendo inflamação crônica.
Metabólitos intestinais protetores
Uma microbiota equilibrada produz ácidos graxos de cadeia curta (SCFAs), como butirato, que podem:
Reduzir a produção de DAMPs.
Regular respostas inflamatórias e melhorar a sensibilidade à insulina.
Fortalecer a barreira intestinal, prevenindo a entrada de moléculas pró-inflamatórias na circulação.
Implicações nutricionais
Dietas ricas em fibras, polifenóis e alimentos fermentados promovem uma microbiota saudável, reduzindo a produção de DAMPs e atenuando a metaflamação. Evitar excessos de gorduras saturadas, açúcares refinados e aditivos ultraprocessados ajuda a prevenir disbiose, permeabilidade intestinal e inflamação crônica. Aprenda mais aqui.
Implicações Clínicas e Terapêuticas
Compreender o papel dos DAMPs na metaflamação oferece novas oportunidades terapêuticas para as DCMs. Estratégias que visam modular a produção ou a ação dos DAMPs podem ajudar a reduzir a inflamação crônica e melhorar os resultados clínicos. Além disso, intervenções que promovem a saúde intestinal e equilibram a microbiota podem ser eficazes na prevenção e tratamento das DCMs.
Outras estratégias protetoras
Além da modulação intestinal outras estratégias protetoras reconhecidas são:
Exercício físico regular
Atividade física moderada reduz inflamação crônica e melhora sensibilidade à insulina. O exercício estimula a liberação de miocinas anti-inflamatórias e ajuda a reduzir a ativação de macrófagos pró-inflamatórios em tecidos metabolicamente ativos.
Controle do estresse metabólico
Evitar sobrecarga calórica e excesso de açúcares simples diminui o estresse oxidativo celular e a produção de DAMPs. Estratégias incluem jejum intermitente controlado, restrição calórica moderada e manutenção de peso saudável.
Antioxidantes e compostos bioativos
Nutrientes como vitamina C, vitamina E, polifenóis, flavonoides e carotenoides podem neutralizar radicais livres e reduzir dano celular, prevenindo a liberação de DAMPs. Alimentos ricos nesses compostos: frutas vermelhas, cacau, chá verde, azeite extra-virgem, vegetais folhosos e crucíferas.
Sono de qualidade
Privação de sono crônica aumenta inflamação e produção de DAMPs. Sono adequado regula hormônios metabólicos, reduz resistência à insulina e modula a atividade imunológica.
Terapias farmacológicas emergentes
Pesquisas sugerem que drogas capazes de bloquear receptores de DAMPs ou suas cascatas inflamatórias podem reduzir metaflamação. Exemplos incluem moduladores de TLRs e inibidores de IL-1β, ainda em investigação clínica para prevenção de DCMs.